Pruebas de varios genes para las pacientes con cáncer de mama demuestran ser rentables
|
Por el equipo editorial de LabMedica en español Actualizado el 22 Oct 2019 |
Imagen: Microfotografía electrónica de barrido (SEM) de células de cáncer de mama. Las pruebas para varios genes de alto riesgo, no seleccionadas, para todas las pacientes con cáncer de mama, son extremadamente rentables (Fotografía cortesía de Marie Thibault).
Los sistemas de salud en el Reino Unido y los Estados Unidos podrían examinar de manera rentable a todas las mujeres con cáncer de seno en busca de cambios, que representan un riesgo, en la línea germinal en un puñado de genes de cáncer de seno u ovario, según un nuevo análisis de modelos económicos, que identifica a las personas en riesgo que se podrían beneficiar de exámenes adicionales de imagenología e intervenciones para reducir el cáncer.
Conocer el estado de la variante patogénica genética de una paciente es importante para el manejo y el pronóstico del cáncer de mama. Después de un cáncer de mama unilateral, los portadores con variantes patógenas pueden elegir la mastectomía profiláctica contralateral (CPM) para reducir su riesgo de desarrollar cáncer de mama contralateral y optar por la prevención quirúrgica del cáncer de ovario.
Un equipo internacional de científicos, incluidos los del Hospital Real de Londres (Londres, Reino Unido) evaluó la rentabilidad y los posibles efectos sobre la salud, de las pruebas multigénicas en pacientes no seleccionadas con cáncer de seno o en personas que cumplían los criterios de antecedentes familiares actuales o clínicos basados en características. El estudio se basó en datos de 11.836 pacientes con cáncer de mama en el Reino Unido, Estados Unidos y Australia que fueron analizadas con el fin de detectar variantes de alto riesgo en los genes BRCA1, BRCA2 y PALB2, junto con información sobre estrategias de detección e intervenciones relacionadas para las personas con cáncer que tenían variantes relacionadas con estos genes. Los investigadores concluyeron que el método no seleccionado era rentable tanto para los pagadores como para la sociedad en alrededor del 98% al 99% en las simulaciones del sistema de salud del Reino Unido y entre el 64% y el 68% en las simulaciones realizadas en el contexto del sistema de salud de los Estados Unidos.
Mediante el uso de análisis incrementales de la relación costo-efectividad, el equipo estimó que las pruebas no seleccionadas para mujeres con cáncer de seno costarían al pagador de salud del Reino Unido 10.464 libras esterlinas (12.966 dólares) por año de vida ajustado por calidad (AVAC) ganado por los analizados, mientras que el costo para los pagadores de los Estados Unidos sería de 65.661 dólares por cada AVAC adicional. Las estimaciones de costos sociales llegaron a 7.216 libras esterlinas (8.941 dólares) por AVAC en el Reino Unido y 61.618 dólares por AVAC en los Estados Unidos; los investigadores proyectaron que las pruebas genéticas BRCA1, BRCA2 y PALB2 en todas las pacientes con cáncer de mama durante un año se podrían traducir en 2.101 menos casos de cáncer de mama u ovario, por ejemplo, y 633 muertes relacionadas, en el Reino Unido. En los Estados Unidos el mismo análisis sugirió que un año de pruebas no seleccionadas podría prevenir más de 9.700 casos de cáncer y 2.406 muertes por cáncer de mama u ovario.
Rosa Legood, PhD, profesora asociada y coautora principal del estudio, dijo: “Nuestro análisis muestra que evaluar a todas las mujeres con cáncer de mama para detectar mutaciones genéticas de cáncer de seno y ovario es una estrategia más rentable que puede prevenir estos cánceres en mujeres de alto riesgo y salvar vidas. Este método tiene implicaciones importantes dadas las opciones efectivas que están disponibles para el manejo y prevención del riesgo de cáncer de mama y ovario para las mujeres con mayor riesgo”. El estudio fue publicado el 3 de octubre de 2019 en la revista JAMA Oncology.
Enlace relacionado:
Hospital Real de Londres
Conocer el estado de la variante patogénica genética de una paciente es importante para el manejo y el pronóstico del cáncer de mama. Después de un cáncer de mama unilateral, los portadores con variantes patógenas pueden elegir la mastectomía profiláctica contralateral (CPM) para reducir su riesgo de desarrollar cáncer de mama contralateral y optar por la prevención quirúrgica del cáncer de ovario.
Un equipo internacional de científicos, incluidos los del Hospital Real de Londres (Londres, Reino Unido) evaluó la rentabilidad y los posibles efectos sobre la salud, de las pruebas multigénicas en pacientes no seleccionadas con cáncer de seno o en personas que cumplían los criterios de antecedentes familiares actuales o clínicos basados en características. El estudio se basó en datos de 11.836 pacientes con cáncer de mama en el Reino Unido, Estados Unidos y Australia que fueron analizadas con el fin de detectar variantes de alto riesgo en los genes BRCA1, BRCA2 y PALB2, junto con información sobre estrategias de detección e intervenciones relacionadas para las personas con cáncer que tenían variantes relacionadas con estos genes. Los investigadores concluyeron que el método no seleccionado era rentable tanto para los pagadores como para la sociedad en alrededor del 98% al 99% en las simulaciones del sistema de salud del Reino Unido y entre el 64% y el 68% en las simulaciones realizadas en el contexto del sistema de salud de los Estados Unidos.
Mediante el uso de análisis incrementales de la relación costo-efectividad, el equipo estimó que las pruebas no seleccionadas para mujeres con cáncer de seno costarían al pagador de salud del Reino Unido 10.464 libras esterlinas (12.966 dólares) por año de vida ajustado por calidad (AVAC) ganado por los analizados, mientras que el costo para los pagadores de los Estados Unidos sería de 65.661 dólares por cada AVAC adicional. Las estimaciones de costos sociales llegaron a 7.216 libras esterlinas (8.941 dólares) por AVAC en el Reino Unido y 61.618 dólares por AVAC en los Estados Unidos; los investigadores proyectaron que las pruebas genéticas BRCA1, BRCA2 y PALB2 en todas las pacientes con cáncer de mama durante un año se podrían traducir en 2.101 menos casos de cáncer de mama u ovario, por ejemplo, y 633 muertes relacionadas, en el Reino Unido. En los Estados Unidos el mismo análisis sugirió que un año de pruebas no seleccionadas podría prevenir más de 9.700 casos de cáncer y 2.406 muertes por cáncer de mama u ovario.
Rosa Legood, PhD, profesora asociada y coautora principal del estudio, dijo: “Nuestro análisis muestra que evaluar a todas las mujeres con cáncer de mama para detectar mutaciones genéticas de cáncer de seno y ovario es una estrategia más rentable que puede prevenir estos cánceres en mujeres de alto riesgo y salvar vidas. Este método tiene implicaciones importantes dadas las opciones efectivas que están disponibles para el manejo y prevención del riesgo de cáncer de mama y ovario para las mujeres con mayor riesgo”. El estudio fue publicado el 3 de octubre de 2019 en la revista JAMA Oncology.
Enlace relacionado:
Hospital Real de Londres
Últimas Patología noticias
- Primera herramienta universal de su tipo podría revolucionar la recolección de muestras para pruebas diagnósticas
- Sistema de imágenes digitales impulsado por IA podría revolucionar el diagnóstico del cáncer
- Nuevo panel de mycobacterium tuberculosis respalda la vigilancia en tiempo real y combate la resistencia a los antimicrobianos
- Análisis de tejido espacial identifica patrones asociados con la recaída del cáncer de ovario
- IA basada en imágenes se muestra prometedora para detección de parásitos en muestras de heces digitalizadas
- Algoritmos de inteligencia artificial potenciados por aprendizaje profundo mejoran la precisión en el diagnóstico de cáncer de piel.
- Inteligencia artificial detecta células tumorales viables para pronósticos precisos de cáncer de hueso después de quimioterapia
- Nueva técnica identifica células cancerosas individuales en sangre para tratamientos específicos
- Innovador dispositivo de extracción de sangre supera obstáculos comunes relacionados con la flebotomía
- Dispositivo de microfluidos para detección del cáncer separa con precisión entidades tumorales
- Biopsia de piel virtual determina la presencia de células cancerosas
- Dispositivo POC intraoperatorio distingue entre quistes ováricos benignos y malignos en 15 minutos
- Prueba simple de biopsia de piel detecta el Parkinson y enfermedades neurodegenerativas relacionadas
- Herramienta bioinformática para identificar alteraciones cromosómicas en células tumorales puede mejorar diagnóstico del cáncer
- Dispositivo del tamaño de una moneda aísla rápidamente plasma sanguíneo para diagnósticos clínicos más rápidos y precisos
- IA predice propagación del cáncer al cerebro a partir de imágenes de biopsia de pulmón
Canales
Química Clínica
ver canal
Espectrómetro de masas impreso en 3D para el punto de atención supera a los modelos de última generación
La espectrometría de masas es una técnica precisa para identificar los componentes químicos de una muestra y tiene un potencial significativo para monitorear estados de salud de enfermedades... Más.jpg)
Prueba biomédica POC hace girar una gota de agua utilizando ondas sonoras para detección del cáncer
Los exosomas, pequeñas biopartículas celulares que transportan un conjunto específico de proteínas, lípidos y materiales genéticos, desempeñan un papel... Más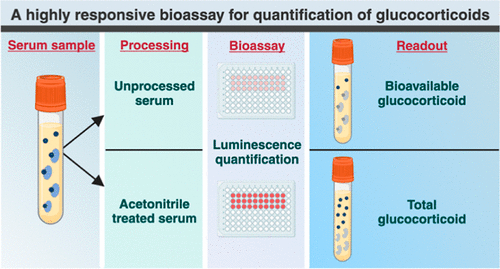
Prueba basada en células altamente confiable permite diagnóstico preciso de enfermedades endocrinas
Los métodos convencionales para medir el cortisol libre, la hormona del estrés del cuerpo, en la sangre o la saliva son bastante exigentes y requieren el procesamiento de muestras. Por lo tanto, el método... MásDiagnóstico Molecular
ver canal
Un análisis de sangre predice osteoartritis de rodilla ocho años antes de que aparezcan signos en las radiografías
La osteoartritis (OA) es la forma más prevalente de artritis, afecta a millones de personas en todo el mundo y genera importantes costos económicos y sociales. Aunque actualmente no existe... Más
Prueba de sangre predice con precisión el riesgo de cáncer de pulmón y reduce la necesidad de escaneos de TC
El cáncer de pulmón es extremadamente difícil de detectar tempranamente debido a las limitaciones de las tecnologías de detección actuales, que son costosas, a veces... Más
Firma única de autoanticuerpos ayuda a diagnosticar la esclerosis múltiple años antes de la aparición de síntomas
Se cree que las enfermedades autoinmunes como la esclerosis múltiple (EM) ocurren en parte debido a respuestas inmunes inusuales a infecciones comunes. Los primeros síntomas de la EM, incluidos... MásHematología
ver canal
Primera prueba NAT 4 en 1 para el cribado de arbovirus podría reducir el riesgo de infecciones transmitidas por transfusiones
Los arbovirus representan una amenaza emergente para la salud mundial, exacerbada por el cambio climático y el aumento de la conectividad mundial que está facilitando su propagación a nuevas regiones.... Más
Instrumento de próxima generación detecta trastornos de la hemoglobina en recién nacidos
Las hemoglobinopatías, las enfermedades hereditarias más extendidas a nivel mundial, afectan a alrededor del 7 % de la población como portadores, y el 2,7 % de los recién nacidos nacen con estas enfermedades.... Más
Prueba de sangre POC por punción digital determina riesgo de sepsis neutropénica en pacientes sometidos a quimioterapia
La neutropenia, una disminución de los neutrófilos (un tipo de glóbulo blanco crucial para combatir las infecciones), es un efecto secundario frecuente de ciertos tratamientos contra... Más
Primera prueba rápida y asequible para beta talasemia demuestra precisión diagnóstica del 99 %
Los trastornos de la hemoglobina se encuentran entre las enfermedades monogénicas más prevalentes a nivel mundial. Entre los diversos trastornos de la hemoglobina, la beta talasemia, un trastorno sanguíneo... MásInmunología
ver canal
Análisis de sangre para diagnóstico de rechazo celular después de trasplante de órganos podría reemplazar las biopsias quirúrgicas
Los órganos trasplantados enfrentan constantemente el riesgo de ser rechazados por el sistema inmunológico del receptor, que los diferencia de los órganos no propios mediante... Más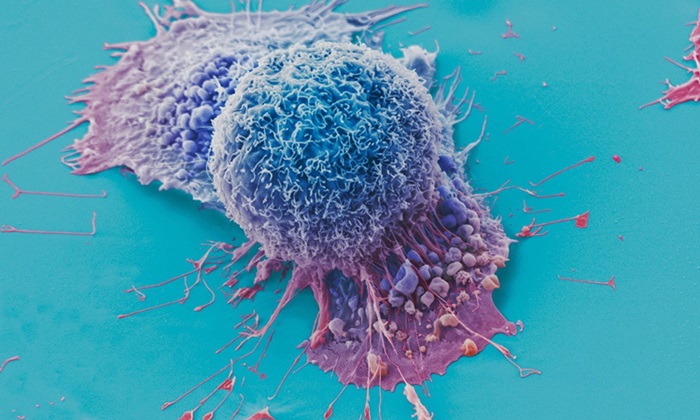
Herramienta de IA ajusta con precisión los medicamentos contra el cáncer con los pacientes utilizando información de cada célula tumoral
Las estrategias actuales para emparejar a los pacientes con cáncer con tratamientos específicos a menudo dependen de la secuenciación masiva de ADN y ARN tumoral, que proporciona un perfil promedio de... Más
Pruebas genéticas combinadas con la detección de fármacos personalizadas en muestras de tumores podrían revolucionar el tratamiento del cáncer
El tratamiento del cáncer generalmente se adhiere a un estándar de atención: regímenes establecidos y validados estadísticamente que son efectivos para la mayoría de los pacientes. Sin embargo, la variabilidad... Más
Método de prueba podría ayudar a más pacientes recibir tratamiento adecuado contra el cáncer
El tratamiento del cáncer no siempre es una solución única, pero el campo de la investigación del cáncer está dando grandes pasos para encontrar a los pacientes los tratamientos más eficaces para sus afecciones... MásMicrobiología
ver canal
Nuevos ensayos de hepatitis con marcado CE permite la detección temprana de infecciones
Según la Organización Mundial de la Salud (OMS), se estima que 354 millones de personas en todo el mundo padecen hepatitis B o C crónica. Estos virus son las principales causas de... Más
Prueba de PCR múltiplex identifica el 95 % de los patógenos que causan la sepsis en una hora
La sepsis contribuye a una de cada tres muertes hospitalarias en los Estados Unidos y, a nivel mundial, el shock séptico conlleva una tasa de mortalidad del 30 al 40 %. El diagnóstico temprano de la sepsis... Más
Prueba de bacterias bucales podría predecir la progresión del cáncer de colon
El cáncer de colon, una enfermedad relativamente común pero difícil de diagnosticar, requiere confirmación mediante una colonoscopia o cirugía. Recientemente, ha habido... Más.jpg)
Firma metabólica unica podría permitir el diagnóstico de sepsis dentro de una hora de la extracción de sangre
La sepsis es una afección potencialmente mortal provocada por una respuesta extrema del cuerpo a una infección. Requiere intervención médica inmediata para evitar una posible muerte o daños duraderos.... MásTecnología
ver canal
Nuevo sistema de diagnóstico de laboratorio en un chip iguala la precisión de las pruebas de PCR
Si bien las pruebas de PCR son el estándar de oro en cuanto a precisión para las pruebas de virología, tienen limitaciones como la complejidad, la necesidad de operadores de laboratorio capacitados y tiempos... Más
Biosensor de ADN permite diagnóstico temprano del cáncer de cuello uterino
El disulfuro de molibdeno (MoS2), reconocido por su potencial para formar nanoláminas bidimensionales como el grafeno, es un material que llama cada vez más la atención de la comunidad... Más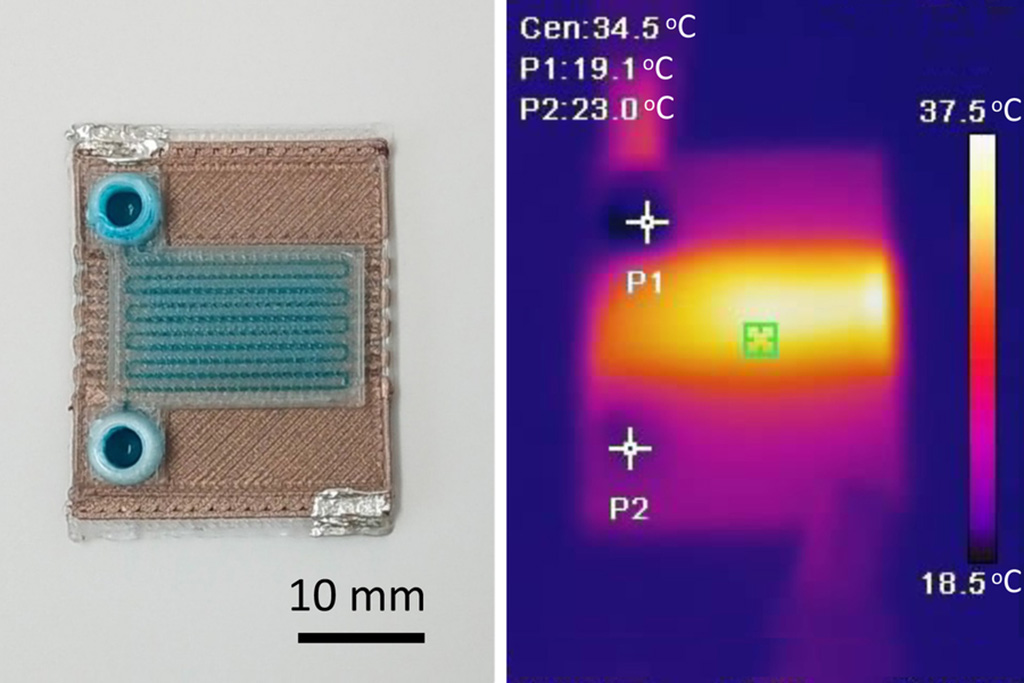
Dispositivos de microfluidos autocalentables pueden detectar enfermedades en pequeñas muestras de sangre o fluidos
Los microfluidos, que son dispositivos en miniatura que controlan el flujo de líquidos y facilitan reacciones químicas, desempeñan un papel clave en la detección de enfermedades... Más
Avance en tecnología de diagnóstico podría hacer que pruebas en el sitio sean ampliamente accesibles
Las pruebas caseras adquirieron una importancia significativa durante la pandemia de COVID-19, sin embargo, la disponibilidad de pruebas rápidas es limitada y la mayoría de ellas solo pueden conducir un... MásIndustria
ver canal
Congreso ECCMID cambia de nombre a ESCMID Global
En los últimos años, la Sociedad Europea de Microbiología Clínica y Enfermedades Infecciosas (ESCMID, Basilea, Suiza) ha evolucionado notablemente. La sociedad es ahora más... Más








 Reagent.jpg)




