Usan panel de diagnóstico rápido para las infecciones musculoesqueléticas pediátricas
|
Por el equipo editorial de LabMedica en español Actualizado el 07 Aug 2019 |

Imagen: El ensayo Xpert MRSA/SA SSTI detecta S. aureus resistente a meticilina (SARM) y S. aureus (SA) en infecciones de piel y de tejidos blandos en menos de una hora (Fotografía cortesía de Cepheid).
Los hallazgos de un análisis retrospectivo sugirieron que el uso de un panel rápido de diagnóstico musculoesquelético, o MDP, podría haber acortado el tiempo necesario para identificar la causa de la infección, proporcionar antibióticos apropiados y reducir la duración de la estancia de los niños en los hospitales.
El MDP, que fue validado recientemente en otro estudio, combinó tres pruebas separadas: el ensayo Xpert MRSA/Staphylococcus aureus para las infecciones de piel y de tejidos blandos (SA SSTI) (Cepheid, Sunnyvale, CA, EUA), un análisis de reacción en cadena de la polimerasa (PCR) para los genes ermA, ermB y ermC, con el fin de determinar la resistencia a la clindamicina; y un ensayo de PCR para Kingella kingae con el fin de identificar el gen rtxA. Los resultados del ensayo Xpert MRSA/SA SSTI estuvieron disponibles en tres horas, y los resultados de los ensayos de PCR estuvieron disponibles a las 2:00 de la tarde del siguiente día calendario.
Los científicos del Hospital Infantil de Colorado (Aurora, CO, EUA) incluyeron en un estudio a 53 niños de seis meses a 18 años que ingresaron al hospital con síntomas que persistieron durante menos de dos semanas, les recolectaron muestras de huesos o articulaciones y les administraron terapia antibiótica, excluyendo los antibióticos perioperatorios. Los investigadores identificaron patógenos en el 69,8% de los pacientes (37/53) en que se realizaron técnicas de cultivo estándar y en 13 pacientes (16%) a quienes se les realizó un hemocultivo. El patógeno identificado más comúnmente fue S. aureus (47,2%), y el S. aureus resistente a meticilina (SARM) se identificó en el 16% de estos pacientes. Dos pacientes tenían S. aureus resistente a clindamicina, y un paciente tuvo una infección por K. kingae.
El MDP identificó a la mayoría de los niños con infección confirmada por cultivo por S. aureus (88%), con tres pacientes con SARM. Cuando se cultivaron, se confirmó que los tres pacientes tenían SARM. Aunque el MDP identificó tres aislamientos como resistentes a la clindamicina, el cultivo mostró que uno de estos aislamientos era susceptible a la clindamicina. Los resultados mostraron que el MDP ahorró siete horas para la identificación del patógeno (45,6 horas; rango intercuartil [IQR] = 23-62) en comparación con las técnicas de cultivo de microbiología estándar (52,5 horas; IQR = 36,1-65,6). Además, el uso del MDP mejoró el tiempo hasta el tratamiento antibiótico definitivo en casi 22 horas y habría reducido la duración de la hospitalización en una mediana de 26,4 horas.
Los autores señalaron que el costo es un factor importante al momento de considerar una nueva herramienta de diagnóstico como el MDP. Teóricamente, la disminución en la duración de la estancia justificaría su gasto. Justin B. Searns, MD, un hospitalista y primer autor del estudio, dijo: “Actualmente no existen plataformas de diagnóstico rápido aprobadas para muestras de huesos y articulaciones de pacientes pediátricos con infección musculoesquelética aguda”. El estudio fue publicado el 13 de junio de 2019 en la revista Journal of The Pediatric Infectious Disease Society.
Enlace relacionado:
Cepheid
Hospital Infantil de Colorado
El MDP, que fue validado recientemente en otro estudio, combinó tres pruebas separadas: el ensayo Xpert MRSA/Staphylococcus aureus para las infecciones de piel y de tejidos blandos (SA SSTI) (Cepheid, Sunnyvale, CA, EUA), un análisis de reacción en cadena de la polimerasa (PCR) para los genes ermA, ermB y ermC, con el fin de determinar la resistencia a la clindamicina; y un ensayo de PCR para Kingella kingae con el fin de identificar el gen rtxA. Los resultados del ensayo Xpert MRSA/SA SSTI estuvieron disponibles en tres horas, y los resultados de los ensayos de PCR estuvieron disponibles a las 2:00 de la tarde del siguiente día calendario.
Los científicos del Hospital Infantil de Colorado (Aurora, CO, EUA) incluyeron en un estudio a 53 niños de seis meses a 18 años que ingresaron al hospital con síntomas que persistieron durante menos de dos semanas, les recolectaron muestras de huesos o articulaciones y les administraron terapia antibiótica, excluyendo los antibióticos perioperatorios. Los investigadores identificaron patógenos en el 69,8% de los pacientes (37/53) en que se realizaron técnicas de cultivo estándar y en 13 pacientes (16%) a quienes se les realizó un hemocultivo. El patógeno identificado más comúnmente fue S. aureus (47,2%), y el S. aureus resistente a meticilina (SARM) se identificó en el 16% de estos pacientes. Dos pacientes tenían S. aureus resistente a clindamicina, y un paciente tuvo una infección por K. kingae.
El MDP identificó a la mayoría de los niños con infección confirmada por cultivo por S. aureus (88%), con tres pacientes con SARM. Cuando se cultivaron, se confirmó que los tres pacientes tenían SARM. Aunque el MDP identificó tres aislamientos como resistentes a la clindamicina, el cultivo mostró que uno de estos aislamientos era susceptible a la clindamicina. Los resultados mostraron que el MDP ahorró siete horas para la identificación del patógeno (45,6 horas; rango intercuartil [IQR] = 23-62) en comparación con las técnicas de cultivo de microbiología estándar (52,5 horas; IQR = 36,1-65,6). Además, el uso del MDP mejoró el tiempo hasta el tratamiento antibiótico definitivo en casi 22 horas y habría reducido la duración de la hospitalización en una mediana de 26,4 horas.
Los autores señalaron que el costo es un factor importante al momento de considerar una nueva herramienta de diagnóstico como el MDP. Teóricamente, la disminución en la duración de la estancia justificaría su gasto. Justin B. Searns, MD, un hospitalista y primer autor del estudio, dijo: “Actualmente no existen plataformas de diagnóstico rápido aprobadas para muestras de huesos y articulaciones de pacientes pediátricos con infección musculoesquelética aguda”. El estudio fue publicado el 13 de junio de 2019 en la revista Journal of The Pediatric Infectious Disease Society.
Enlace relacionado:
Cepheid
Hospital Infantil de Colorado
Últimas Microbiología noticias
- Análisis de sangre predice sepsis e insuficiencia orgánica en niños
- Análisis de sangre para tuberculosis podría detectar millones de propagadores silenciosos
- Un análisis de sangre simple combinado con un modelo de riesgo personalizado mejora el diagnóstico de sepsis
- Nuevo análisis de sangre reduce tiempo de diagnóstico de infecciones por micobacterias no tuberculosas de meses a horas
- Nuevo análisis para tuberculosis podría ampliar acceso a pruebas en países de ingresos bajos y medios
- Prueba rápida diagnostica enfermedades tropicales en horas para tratamiento con antibióticos más rápido
- Pruebas moleculares rápidas permiten tratamiento antibiótico más rápido y específico para neumonía
- Plataforma rápida de PSA proporciona resultados terapéuticos específicos días antes que el estándar de atención actual
- Nuevo método de análisis detecta patógenos en sangre de forma más rápida y precisa al fundir ADN
- Prueba rápida de sepsis ofrece resultados dos días más rápidos
- Diagnóstico rápido portátil por PCR podría detectar gonorrea y susceptibilidad a antibióticos
- Prueba CRISPR diagnostica mpox más rápido que método de PCR de laboratorio
- Prueba de PCR multiplexada para detección de patógenos y resistencia a antibióticos ayuda a brindar un tratamiento rápido de ITU
- Nuevo algoritmo detecta e identifica nuevos organismos bacterianos
- Analizador de mesa promete detección de ITU en 1 hora e indicación de sensibilidad a antibióticos
- Prueba rápida junto a la cama podría proteger a recién nacidos de enfermedades potencialmente mortales
Canales
Química Clínica
ver canal.jpg)
Prueba biomédica POC hace girar una gota de agua utilizando ondas sonoras para detección del cáncer
Los exosomas, pequeñas biopartículas celulares que transportan un conjunto específico de proteínas, lípidos y materiales genéticos, desempeñan un papel... Más
Prueba basada en células altamente confiable permite diagnóstico preciso de enfermedades endocrinas
Los métodos convencionales para medir el cortisol libre, la hormona del estrés del cuerpo, en la sangre o la saliva son bastante exigentes y requieren el procesamiento de muestras. Por lo tanto, el método... MásDiagnóstico Molecular
ver canal
Enfoque revolucionario de análisis de células T permite detección temprana del cáncer
La biopsia líquida, un método para diagnosticar el cáncer mediante análisis de sangre de rutina, es una herramienta potencial importante para la detección temprana del... MásPrueba genética única podría acelerar el diagnóstico de trastornos raros del desarrollo
Las alteraciones en el ADN humano varían desde variaciones menores de un solo nucleótido hasta alteraciones sustanciales que implican la eliminación o duplicación de segmentos... Más
Analizador de pruebas sindrómicas actualizado permite acceso remoto a resultados de pruebas
QIAGEN (Venlo, Países Bajos) ha lanzado el analizador QIAstat-Dx 2.0, incluida la actualización del software 1.6. Esto representa un avance significativo con respecto al analizador QIAstat-Dx 1.... Más
Prueba de PCR para infecciones respiratorias y de garganta detecta múltiples patógenos con síntomas coincidentes
La pandemia de COVID-19 ha demostrado la necesidad de que los profesionales de la salud tengan pruebas de diagnóstico disponibles lo más cerca posible del paciente, proporcionando resultados... MásHematología
ver canal
Prueba de sangre POC por punción digital determina riesgo de sepsis neutropénica en pacientes sometidos a quimioterapia
La neutropenia, una disminución de los neutrófilos (un tipo de glóbulo blanco crucial para combatir las infecciones), es un efecto secundario frecuente de ciertos tratamientos contra... Más
Primera prueba rápida y asequible para beta talasemia demuestra precisión diagnóstica del 99 %
Los trastornos de la hemoglobina se encuentran entre las enfermedades monogénicas más prevalentes a nivel mundial. Entre los diversos trastornos de la hemoglobina, la beta talasemia, un trastorno sanguíneo... MásRastreador portátil de glóbulos blancos podría permitir pruebas rápidas de infecciones
Los glóbulos blancos, o leucocitos, son indicadores clave de la salud del sistema inmunológico de un individuo. Los recuentos altos o bajos de leucocitos pueden indicar la gravedad de una infección, indicar... MásAnalizador hematológico optofluídico inteligente del tamaño de la palma de la mano permite realizar pruebas POC de células sanguíneas del paciente
Las variaciones en la concentración de células sanguíneas pueden ser indicativas de varias condiciones de salud, incluidas infecciones, enfermedades inflamatorias, trastornos sanguíneos... MásInmunología
ver canal
Método de prueba podría ayudar a más pacientes recibir tratamiento adecuado contra el cáncer
El tratamiento del cáncer no siempre es una solución única, pero el campo de la investigación del cáncer está dando grandes pasos para encontrar a los pacientes los tratamientos más eficaces para sus afecciones... Más
Prueba innovadora monitorea toxicidad de radioterapia en pacientes con cáncer
La concentración de ADN libre de células circulante (ADNlc) en el torrente sanguíneo es un indicador importante que puede ayudar a rastrear qué tan bien están funcionando... MásPatología
ver canal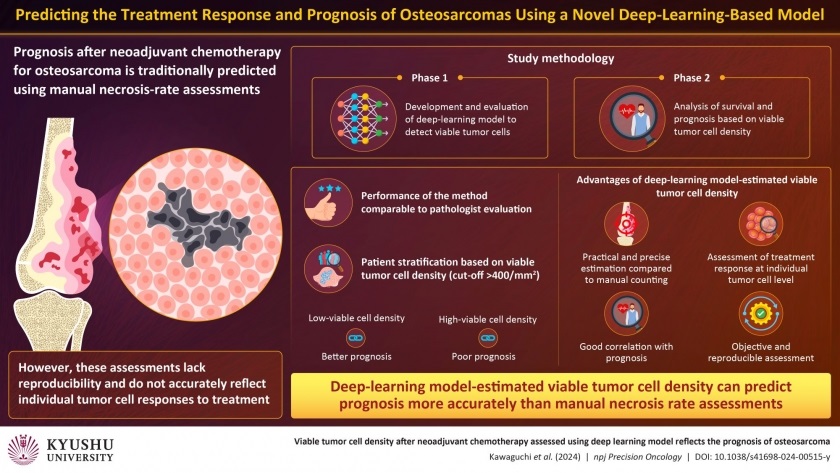
Inteligencia artificial detecta células tumorales viables para pronósticos precisos de cáncer de hueso después de quimioterapia
El osteosarcoma, el tumor óseo maligno más común, ha mostrado tasas de supervivencia mejoradas con cirugía y quimioterapia para casos localizados. Sin embargo, el pronóstico... Más
Nueva técnica identifica células cancerosas individuales en sangre para tratamientos específicos
La comunidad médica mundial reconoce cada vez más que la biopsia líquida es un enfoque transformador para mejorar la atención al paciente con cáncer. Este innovador método de diagnóstico implica detectar... MásTecnología
ver canal
Biosensor de ADN permite diagnóstico temprano del cáncer de cuello uterino
El disulfuro de molibdeno (MoS2), reconocido por su potencial para formar nanoláminas bidimensionales como el grafeno, es un material que llama cada vez más la atención de la comunidad... Más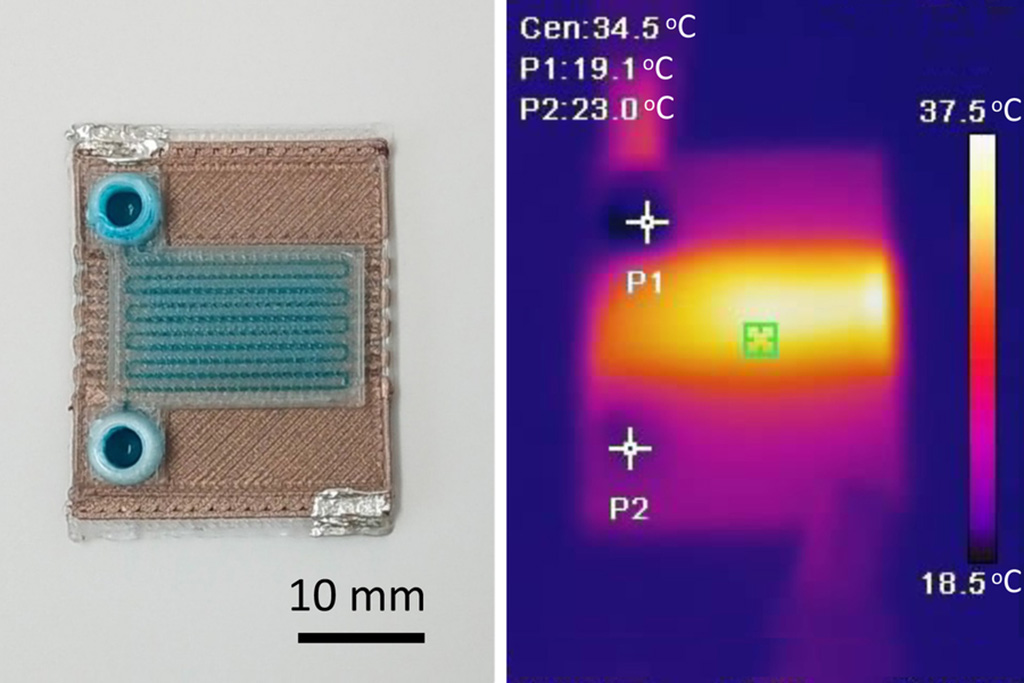
Dispositivos de microfluidos autocalentables pueden detectar enfermedades en pequeñas muestras de sangre o fluidos
Los microfluidos, que son dispositivos en miniatura que controlan el flujo de líquidos y facilitan reacciones químicas, desempeñan un papel clave en la detección de enfermedades... Más
Avance en tecnología de diagnóstico podría hacer que pruebas en el sitio sean ampliamente accesibles
Las pruebas caseras adquirieron una importancia significativa durante la pandemia de COVID-19, sin embargo, la disponibilidad de pruebas rápidas es limitada y la mayoría de ellas solo pueden conducir un... MásIndustria
ver canal
Congreso ECCMID cambia de nombre a ESCMID Global
En los últimos años, la Sociedad Europea de Microbiología Clínica y Enfermedades Infecciosas (ESCMID, Basilea, Suiza) ha evolucionado notablemente. La sociedad es ahora más... Más










.jpg)
.jpg)