Prueba molecular hace el diagnóstico de la aspergilosis pulmonar invasiva
|
Por el equipo editorial de LabMedica en español Actualizado el 19 Jun 2019 |
Imagen: La prueba Ag PLATELIA ASPERGILLUS (Fotografía cortesía de Bio-Rad Laboratories).
La aspergilosis invasiva (AI) es una infección micótica oportunista común, que afecta principalmente a pacientes con neutropenia grave y prolongada. El diagnóstico precoz de la aspergilosis pulmonar invasiva (API) es muy difícil, pero es crucial para el inicio rápido del tratamiento necesario para mejorar el resultado del paciente.
La evidencia micológica utilizada para el diagnóstico de API probable incluye microscopía microbiológica tradicional y cultivo de una muestra respiratoria, junto con pruebas serológicas no basadas en cultivos, como la del antígeno GM en suero y líquido de lavado broncoalveolar (LBA), así como de β -d-glucano en suero.
Los científicos médicos del campus de atención médica de Rambam (Haifa, Israel) y sus asociados realizaron broncoscopias utilizando un broncoscopio de fibra óptica con monitorización cardiopulmonar. El procedimiento se realizó bajo sedación consciente y anestesia local. El análisis de laboratorio del fluido de lavado broncoalveolar (LBA) incluyó lo siguiente: coloración citológica para la detección de elementos fúngicos, cuerpos de Pneumocystis jirovecii (PJ) y cuerpos de inclusión viral en las células alveolares; coloraciones bacterianas y cultivos que incluyen medios de crecimiento específicos para Mycobacterial spp., Legionella spp.; cultivos de hongos; cultivos virales para el virus del herpes simple (HSV) y citomegalovirus (CMV); reacción en cadena de la polimerasa (PCR) para la detección de Aspergillus spp., Legionella spp., Mycobacterial spp., PJ, HSV, CMV y ácidos nucleicos para los virus respiratorios (influenza, parainfluenza, virus sincitial respiratorio, adenovirus, metaneumovirus humano).
Se midió el antígeno GM en el suero y el LBA utilizando ELISA (Bio-Rad, Marnes-la-Coquette, Francia). El ADN total se preparó a partir de 5 mL de una muestra de líquido de LBA usando el mini kit de ADN QIAamp (Qiagen, Hilden. Alemania) y se amplificó por PCR usando un ensayo de PCR de dos pasos (anidado) que amplifica una región específica de Aspergillus altamente conservada del gen del ARN ribosomal 18S. Un fragmento de PCR de 232 pb codificado por el gen de la β-globina humana se amplificó en paralelo como control de la presencia del ADN del huésped. Los productos de ADN total se amplificaron en un termociclador T3 (Biometra, Gottingen, Alemania).
Durante el período de estudio de 12 años, de enero de 2005 a diciembre de 2016, a 1.072 pacientes les practicaron 1.248 broncoscopias en el LBA por una sospecha de infección pulmonar oportunista. De la población estudiada, 630/1.072 (59%) eran hombres; la edad media fue de 55 (1–90) años. La malignidad hematológica se encontró en el 77%, de ellos el 40% tenía LMA y en el 35,6% se realizó un trasplante de células madre hematopoyéticas (TCMH). Se diagnosticó API en 531 pacientes (42,5%), siete demostrados, 280 probables y 244 posibles. La PCR fue positiva en 266 casos, de los cuales 213 tenían API, lo que indica una tasa positiva verdadera del 80% (213/266) y una tasa falsa positiva del 20% (53/266). Estos resultados establecen que el desempeño diagnóstico de la PCR tiene una sensibilidad del 40%, una especificidad del 93%, un VPP-80% y un VPN-68%. De 244 pacientes con posible API, 80 tuvieron PCR positiva. Incluir la PCR en los criterios diagnósticos movería 80 casos del grupo de posibles al grupo de probables. Una combinación de PCR positiva y/o LBA-GM aumenta la sensibilidad al 74%, mientras que la positividad de ambas pruebas eleva el VPP al 99,4%.
Los autores concluyeron que la inclusión de la prueba de PCR para la detección del ADN de Aspergillus en el LBA en los criterios micológicos de las definiciones EORTC/MSG aumenta la tasa y la certeza del diagnóstico de API. El estudio se publicó en la edición de junio de 2019 de la revista International Journal of Infectious Diseases.
Enlace relacionado:
Campus de Atención Médica de Rambam
Bio-Rad
Biometra
La evidencia micológica utilizada para el diagnóstico de API probable incluye microscopía microbiológica tradicional y cultivo de una muestra respiratoria, junto con pruebas serológicas no basadas en cultivos, como la del antígeno GM en suero y líquido de lavado broncoalveolar (LBA), así como de β -d-glucano en suero.
Los científicos médicos del campus de atención médica de Rambam (Haifa, Israel) y sus asociados realizaron broncoscopias utilizando un broncoscopio de fibra óptica con monitorización cardiopulmonar. El procedimiento se realizó bajo sedación consciente y anestesia local. El análisis de laboratorio del fluido de lavado broncoalveolar (LBA) incluyó lo siguiente: coloración citológica para la detección de elementos fúngicos, cuerpos de Pneumocystis jirovecii (PJ) y cuerpos de inclusión viral en las células alveolares; coloraciones bacterianas y cultivos que incluyen medios de crecimiento específicos para Mycobacterial spp., Legionella spp.; cultivos de hongos; cultivos virales para el virus del herpes simple (HSV) y citomegalovirus (CMV); reacción en cadena de la polimerasa (PCR) para la detección de Aspergillus spp., Legionella spp., Mycobacterial spp., PJ, HSV, CMV y ácidos nucleicos para los virus respiratorios (influenza, parainfluenza, virus sincitial respiratorio, adenovirus, metaneumovirus humano).
Se midió el antígeno GM en el suero y el LBA utilizando ELISA (Bio-Rad, Marnes-la-Coquette, Francia). El ADN total se preparó a partir de 5 mL de una muestra de líquido de LBA usando el mini kit de ADN QIAamp (Qiagen, Hilden. Alemania) y se amplificó por PCR usando un ensayo de PCR de dos pasos (anidado) que amplifica una región específica de Aspergillus altamente conservada del gen del ARN ribosomal 18S. Un fragmento de PCR de 232 pb codificado por el gen de la β-globina humana se amplificó en paralelo como control de la presencia del ADN del huésped. Los productos de ADN total se amplificaron en un termociclador T3 (Biometra, Gottingen, Alemania).
Durante el período de estudio de 12 años, de enero de 2005 a diciembre de 2016, a 1.072 pacientes les practicaron 1.248 broncoscopias en el LBA por una sospecha de infección pulmonar oportunista. De la población estudiada, 630/1.072 (59%) eran hombres; la edad media fue de 55 (1–90) años. La malignidad hematológica se encontró en el 77%, de ellos el 40% tenía LMA y en el 35,6% se realizó un trasplante de células madre hematopoyéticas (TCMH). Se diagnosticó API en 531 pacientes (42,5%), siete demostrados, 280 probables y 244 posibles. La PCR fue positiva en 266 casos, de los cuales 213 tenían API, lo que indica una tasa positiva verdadera del 80% (213/266) y una tasa falsa positiva del 20% (53/266). Estos resultados establecen que el desempeño diagnóstico de la PCR tiene una sensibilidad del 40%, una especificidad del 93%, un VPP-80% y un VPN-68%. De 244 pacientes con posible API, 80 tuvieron PCR positiva. Incluir la PCR en los criterios diagnósticos movería 80 casos del grupo de posibles al grupo de probables. Una combinación de PCR positiva y/o LBA-GM aumenta la sensibilidad al 74%, mientras que la positividad de ambas pruebas eleva el VPP al 99,4%.
Los autores concluyeron que la inclusión de la prueba de PCR para la detección del ADN de Aspergillus en el LBA en los criterios micológicos de las definiciones EORTC/MSG aumenta la tasa y la certeza del diagnóstico de API. El estudio se publicó en la edición de junio de 2019 de la revista International Journal of Infectious Diseases.
Enlace relacionado:
Campus de Atención Médica de Rambam
Bio-Rad
Biometra
Últimas Microbiología noticias
- Análisis de sangre predice sepsis e insuficiencia orgánica en niños
- Análisis de sangre para tuberculosis podría detectar millones de propagadores silenciosos
- Un análisis de sangre simple combinado con un modelo de riesgo personalizado mejora el diagnóstico de sepsis
- Nuevo análisis de sangre reduce tiempo de diagnóstico de infecciones por micobacterias no tuberculosas de meses a horas
- Nuevo análisis para tuberculosis podría ampliar acceso a pruebas en países de ingresos bajos y medios
- Prueba rápida diagnostica enfermedades tropicales en horas para tratamiento con antibióticos más rápido
- Pruebas moleculares rápidas permiten tratamiento antibiótico más rápido y específico para neumonía
- Plataforma rápida de PSA proporciona resultados terapéuticos específicos días antes que el estándar de atención actual
- Nuevo método de análisis detecta patógenos en sangre de forma más rápida y precisa al fundir ADN
- Prueba rápida de sepsis ofrece resultados dos días más rápidos
- Diagnóstico rápido portátil por PCR podría detectar gonorrea y susceptibilidad a antibióticos
- Prueba CRISPR diagnostica mpox más rápido que método de PCR de laboratorio
- Prueba de PCR multiplexada para detección de patógenos y resistencia a antibióticos ayuda a brindar un tratamiento rápido de ITU
- Nuevo algoritmo detecta e identifica nuevos organismos bacterianos
- Analizador de mesa promete detección de ITU en 1 hora e indicación de sensibilidad a antibióticos
- Prueba rápida junto a la cama podría proteger a recién nacidos de enfermedades potencialmente mortales
Canales
Química Clínica
ver canal.jpg)
Prueba biomédica POC hace girar una gota de agua utilizando ondas sonoras para detección del cáncer
Los exosomas, pequeñas biopartículas celulares que transportan un conjunto específico de proteínas, lípidos y materiales genéticos, desempeñan un papel... Más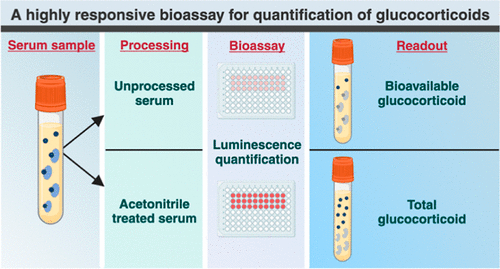
Prueba basada en células altamente confiable permite diagnóstico preciso de enfermedades endocrinas
Los métodos convencionales para medir el cortisol libre, la hormona del estrés del cuerpo, en la sangre o la saliva son bastante exigentes y requieren el procesamiento de muestras. Por lo tanto, el método... MásDiagnóstico Molecular
ver canal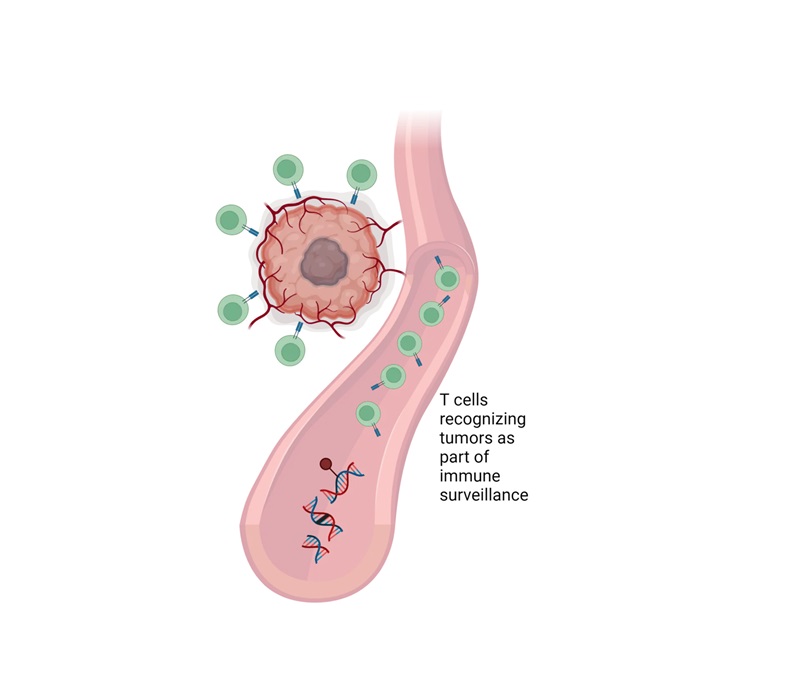
Enfoque revolucionario de análisis de células T permite detección temprana del cáncer
La biopsia líquida, un método para diagnosticar el cáncer mediante análisis de sangre de rutina, es una herramienta potencial importante para la detección temprana del... MásPrueba genética única podría acelerar el diagnóstico de trastornos raros del desarrollo
Las alteraciones en el ADN humano varían desde variaciones menores de un solo nucleótido hasta alteraciones sustanciales que implican la eliminación o duplicación de segmentos... Más
Analizador de pruebas sindrómicas actualizado permite acceso remoto a resultados de pruebas
QIAGEN (Venlo, Países Bajos) ha lanzado el analizador QIAstat-Dx 2.0, incluida la actualización del software 1.6. Esto representa un avance significativo con respecto al analizador QIAstat-Dx 1.... Más
Prueba de PCR para infecciones respiratorias y de garganta detecta múltiples patógenos con síntomas coincidentes
La pandemia de COVID-19 ha demostrado la necesidad de que los profesionales de la salud tengan pruebas de diagnóstico disponibles lo más cerca posible del paciente, proporcionando resultados... MásHematología
ver canal
Prueba de sangre POC por punción digital determina riesgo de sepsis neutropénica en pacientes sometidos a quimioterapia
La neutropenia, una disminución de los neutrófilos (un tipo de glóbulo blanco crucial para combatir las infecciones), es un efecto secundario frecuente de ciertos tratamientos contra... Más
Primera prueba rápida y asequible para beta talasemia demuestra precisión diagnóstica del 99 %
Los trastornos de la hemoglobina se encuentran entre las enfermedades monogénicas más prevalentes a nivel mundial. Entre los diversos trastornos de la hemoglobina, la beta talasemia, un trastorno sanguíneo... MásRastreador portátil de glóbulos blancos podría permitir pruebas rápidas de infecciones
Los glóbulos blancos, o leucocitos, son indicadores clave de la salud del sistema inmunológico de un individuo. Los recuentos altos o bajos de leucocitos pueden indicar la gravedad de una infección, indicar... MásAnalizador hematológico optofluídico inteligente del tamaño de la palma de la mano permite realizar pruebas POC de células sanguíneas del paciente
Las variaciones en la concentración de células sanguíneas pueden ser indicativas de varias condiciones de salud, incluidas infecciones, enfermedades inflamatorias, trastornos sanguíneos... MásInmunología
ver canal
Método de prueba podría ayudar a más pacientes recibir tratamiento adecuado contra el cáncer
El tratamiento del cáncer no siempre es una solución única, pero el campo de la investigación del cáncer está dando grandes pasos para encontrar a los pacientes los tratamientos más eficaces para sus afecciones... Más
Prueba innovadora monitorea toxicidad de radioterapia en pacientes con cáncer
La concentración de ADN libre de células circulante (ADNlc) en el torrente sanguíneo es un indicador importante que puede ayudar a rastrear qué tan bien están funcionando... MásPatología
ver canal
Inteligencia artificial detecta células tumorales viables para pronósticos precisos de cáncer de hueso después de quimioterapia
El osteosarcoma, el tumor óseo maligno más común, ha mostrado tasas de supervivencia mejoradas con cirugía y quimioterapia para casos localizados. Sin embargo, el pronóstico... Más
Nueva técnica identifica células cancerosas individuales en sangre para tratamientos específicos
La comunidad médica mundial reconoce cada vez más que la biopsia líquida es un enfoque transformador para mejorar la atención al paciente con cáncer. Este innovador método de diagnóstico implica detectar... MásTecnología
ver canal
Biosensor de ADN permite diagnóstico temprano del cáncer de cuello uterino
El disulfuro de molibdeno (MoS2), reconocido por su potencial para formar nanoláminas bidimensionales como el grafeno, es un material que llama cada vez más la atención de la comunidad... Más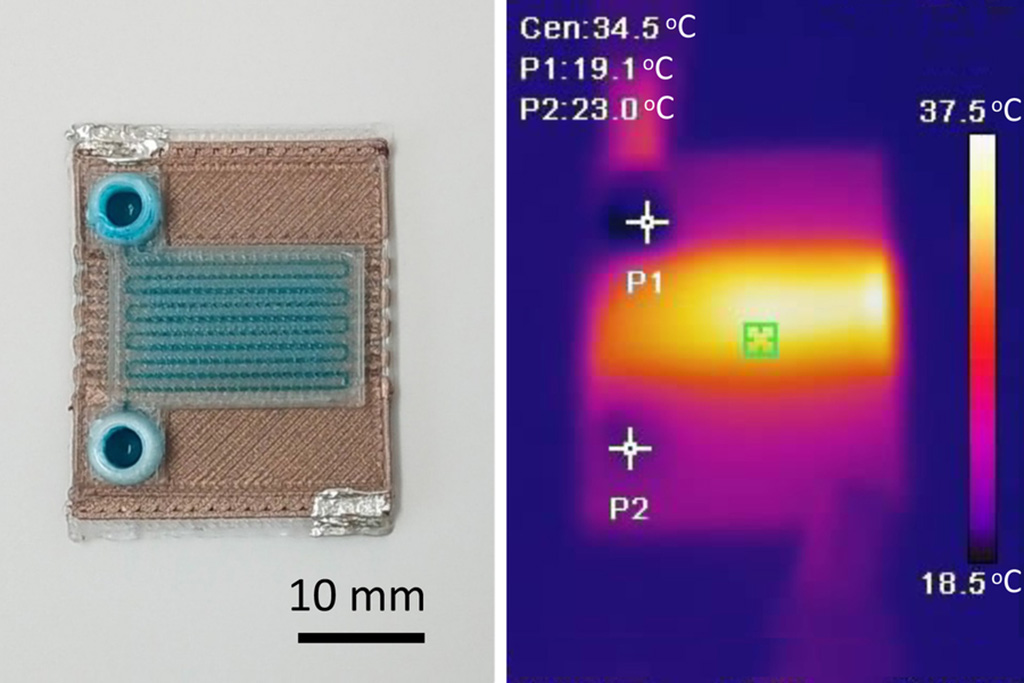
Dispositivos de microfluidos autocalentables pueden detectar enfermedades en pequeñas muestras de sangre o fluidos
Los microfluidos, que son dispositivos en miniatura que controlan el flujo de líquidos y facilitan reacciones químicas, desempeñan un papel clave en la detección de enfermedades... Más
Avance en tecnología de diagnóstico podría hacer que pruebas en el sitio sean ampliamente accesibles
Las pruebas caseras adquirieron una importancia significativa durante la pandemia de COVID-19, sin embargo, la disponibilidad de pruebas rápidas es limitada y la mayoría de ellas solo pueden conducir un... MásIndustria
ver canal
Congreso ECCMID cambia de nombre a ESCMID Global
En los últimos años, la Sociedad Europea de Microbiología Clínica y Enfermedades Infecciosas (ESCMID, Basilea, Suiza) ha evolucionado notablemente. La sociedad es ahora más... Más











.jpg)
.jpg)