Una prueba en sangre predice el rechazo del trasplante de riñón
|
Por el equipo editorial de LabMedica en español Actualizado el 20 Mar 2019 |
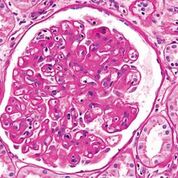
Imagen: Fotomicrografía de un glomérulo con cambios característicos de una glomerulopatía por trasplante. La glomerulopatía por trasplante se considera una forma de rechazo crónico mediado por anticuerpos (Fotografía cortesía de Nephron).
Un trasplante renal ofrece el mejor tratamiento para los pacientes cuyos riñones han fallado; en el Reino Unido se realizan aproximadamente 3.000 cada año. El rechazo agudo ocurre cuando el sistema inmunológico del cuerpo comienza a atacar el órgano donado.
Este rechazo es una complicación común en el primer año después de realizado el trasplante, afectando a aproximadamente dos de cada 10 pacientes. Puede afectar la vida útil del órgano trasplantado. En la actualidad, solamente se puede confirmar el rechazo agudo mediante una biopsia del órgano trasplantado. Si bien el rechazo agudo se puede tratar, esto solo se puede hacer cuando el órgano ya está afectado y ya se ha producido el daño.
Los científicos de la Fundación NSH de Guy's y St Thomas (Londres, Reino Unido) y sus colegas, recolectaron muestras de sangre en serie de 455 receptores consecutivos de trasplantes de riñón (KTR, por sus siglas en inglés), trasplantados en un solo centro regional de trasplantes. Las muestras se recolectaron en 26 puntos temporales durante las consultas clínicas realizadas durante el primer año posterior al trasplante. Un total de 1.464 muestras de 248 pacientes fueron utilizadas en el estudio, incluyendo 66 pacientes con un episodio de rechazo.
El equipo examinó la expresión cuantitativa de la reacción en cadena de la polimerasa de transcripción inversa (RT-qPCR) de 22 genes basados en la literatura en las muestras de sangre periférica de 248 pacientes. Para seleccionar los genes, utilizaron una regresión logística penalizada basada en 27 pacientes estables y 27 que hicieron rechazo, demostrada por biopsia, mediado por células T, que cumplían con estrictos criterios de inclusión/exclusión. Validaron esta firma en un grupo independiente de pacientes estables y pacientes con células T concomitantes y rechazo mediado por anticuerpos; pacientes de un estudio independiente; y muestras de pre-biopsia transversales de pacientes que no hicieron rechazo, y muestras de seguimiento longitudinales que cubren el primer año posterior al trasplante de los rechazadores, los no rechazadores y los pacientes estables.
Usando estas muestras y analizando los datos a lo largo del tiempo, desarrollaron una combinación característica de siete genes que diferenciaron a los pacientes que desarrollaron el rechazo de los que no lo hicieron. Una firma parsimoniosa de rechazo mediado por células T (TCMR, por sus siglas en inglés) (IFNG, IP-10, ITGA4, MARCH8, RORc, SEMA7A y WDR40A) mostró un área bajo la curva ROC validada de forma cruzada de 0,84. El equipo también identificó una firma de seis genes para una forma menos común de complicación. La nefropatía por virus BK puede parecer clínicamente similar al rechazo agudo, pero requiere una terapia muy diferente, que reduce la inmunosupresión. Ser capaz de poder diferenciar entre estas complicaciones significaría que los médicos puedan garantizar que los pacientes reciban el tratamiento más adecuado.
Los autores concluyeron que las alteraciones de los marcadores moleculares en la sangre emergen mucho antes del TCMR clínicamente manifiesto. La monitorización de una firma TCMR en sangre periférica podría desentrañar la actividad proinflamatoria relacionada con las células T y los procesos inmunológicos ocultos. Esta información adicional podría respaldar las decisiones de manejo clínico en pacientes con función renal estable pero deficiente o con resultados de biopsia no concluyentes.
Paramit Chowdhury, MD, PhD, nefrólogo consultor y autor principal del estudio, dijo: “Este avance podría marcar una gran diferencia en nuestra capacidad para monitorizar a los pacientes de trasplante de riñón y tratar el rechazo con anterioridad. También puede salvar a algunos pacientes de una biopsia innecesaria. Es un primer paso para obtener una mejor comprensión del estado del sistema inmunológico de un paciente, permitiendo una mejor adaptación del tratamiento antirechazo del paciente”. El estudio se publicó el 1 de marzo de 2019 en la revista EBioMedicine.
Enlace relacionado:
Fundación NSH de Guy's y St Thomas
Este rechazo es una complicación común en el primer año después de realizado el trasplante, afectando a aproximadamente dos de cada 10 pacientes. Puede afectar la vida útil del órgano trasplantado. En la actualidad, solamente se puede confirmar el rechazo agudo mediante una biopsia del órgano trasplantado. Si bien el rechazo agudo se puede tratar, esto solo se puede hacer cuando el órgano ya está afectado y ya se ha producido el daño.
Los científicos de la Fundación NSH de Guy's y St Thomas (Londres, Reino Unido) y sus colegas, recolectaron muestras de sangre en serie de 455 receptores consecutivos de trasplantes de riñón (KTR, por sus siglas en inglés), trasplantados en un solo centro regional de trasplantes. Las muestras se recolectaron en 26 puntos temporales durante las consultas clínicas realizadas durante el primer año posterior al trasplante. Un total de 1.464 muestras de 248 pacientes fueron utilizadas en el estudio, incluyendo 66 pacientes con un episodio de rechazo.
El equipo examinó la expresión cuantitativa de la reacción en cadena de la polimerasa de transcripción inversa (RT-qPCR) de 22 genes basados en la literatura en las muestras de sangre periférica de 248 pacientes. Para seleccionar los genes, utilizaron una regresión logística penalizada basada en 27 pacientes estables y 27 que hicieron rechazo, demostrada por biopsia, mediado por células T, que cumplían con estrictos criterios de inclusión/exclusión. Validaron esta firma en un grupo independiente de pacientes estables y pacientes con células T concomitantes y rechazo mediado por anticuerpos; pacientes de un estudio independiente; y muestras de pre-biopsia transversales de pacientes que no hicieron rechazo, y muestras de seguimiento longitudinales que cubren el primer año posterior al trasplante de los rechazadores, los no rechazadores y los pacientes estables.
Usando estas muestras y analizando los datos a lo largo del tiempo, desarrollaron una combinación característica de siete genes que diferenciaron a los pacientes que desarrollaron el rechazo de los que no lo hicieron. Una firma parsimoniosa de rechazo mediado por células T (TCMR, por sus siglas en inglés) (IFNG, IP-10, ITGA4, MARCH8, RORc, SEMA7A y WDR40A) mostró un área bajo la curva ROC validada de forma cruzada de 0,84. El equipo también identificó una firma de seis genes para una forma menos común de complicación. La nefropatía por virus BK puede parecer clínicamente similar al rechazo agudo, pero requiere una terapia muy diferente, que reduce la inmunosupresión. Ser capaz de poder diferenciar entre estas complicaciones significaría que los médicos puedan garantizar que los pacientes reciban el tratamiento más adecuado.
Los autores concluyeron que las alteraciones de los marcadores moleculares en la sangre emergen mucho antes del TCMR clínicamente manifiesto. La monitorización de una firma TCMR en sangre periférica podría desentrañar la actividad proinflamatoria relacionada con las células T y los procesos inmunológicos ocultos. Esta información adicional podría respaldar las decisiones de manejo clínico en pacientes con función renal estable pero deficiente o con resultados de biopsia no concluyentes.
Paramit Chowdhury, MD, PhD, nefrólogo consultor y autor principal del estudio, dijo: “Este avance podría marcar una gran diferencia en nuestra capacidad para monitorizar a los pacientes de trasplante de riñón y tratar el rechazo con anterioridad. También puede salvar a algunos pacientes de una biopsia innecesaria. Es un primer paso para obtener una mejor comprensión del estado del sistema inmunológico de un paciente, permitiendo una mejor adaptación del tratamiento antirechazo del paciente”. El estudio se publicó el 1 de marzo de 2019 en la revista EBioMedicine.
Enlace relacionado:
Fundación NSH de Guy's y St Thomas
Últimas Diagnóstico Molecular noticias
- Prueba de sangre podría detectar cánceres asociados al VPH 10 años antes del diagnóstico clínico
- Un diagnóstico de bajo costo en el punto de atención ampliará el acceso a pruebas de enfermedades de transmisión sexual
- Prueba de orina de 18 genes para el cáncer de próstata ayuda a evitar biopsias innecesarias
- Prueba en orina detecta cáncer de cabeza y cuello
- Prueba de sangre detecta y monitorea cáncer pulmonar de células pequeñas agresivo
- Ensayo de aprendizaje automático basado en sangre detecta de forma no invasiva el cáncer de ovario
- Ensayo de PCR simple diferencia con precisión entre los subtipos de cáncer de pulmón de células pequeñas
- Enfoque revolucionario de análisis de células T permite detección temprana del cáncer
- Prueba genética única podría acelerar el diagnóstico de trastornos raros del desarrollo
- Analizador de pruebas sindrómicas actualizado permite acceso remoto a resultados de pruebas
- Prueba de PCR para infecciones respiratorias y de garganta detecta múltiples patógenos con síntomas coincidentes
- Técnica de enriquecimiento de ácido nucleico circulante en sangre permite diagnóstico no invasivo del cáncer de hígado
- Primera prueba molecular aprobada por la FDA para detectar malaria en donantes de sangre podría mejorar seguridad del paciente
- Prueba de biomarcadores líquidos detecta enfermedades neurodegenerativas antes de que aparezcan síntomas
- Nuevo método genómico ayuda a diagnosticar pacientes con enfermedad renal inexplicable
- Nuevo hidrogel inteligente allana el camino para nueva "piruleta" para diagnóstico de cáncer de boca
Canales
Química Clínica
ver canal
Espectrómetro de masas impreso en 3D para el punto de atención supera a los modelos de última generación
La espectrometría de masas es una técnica precisa para identificar los componentes químicos de una muestra y tiene un potencial significativo para monitorear estados de salud de enfermedades... Más.jpg)
Prueba biomédica POC hace girar una gota de agua utilizando ondas sonoras para detección del cáncer
Los exosomas, pequeñas biopartículas celulares que transportan un conjunto específico de proteínas, lípidos y materiales genéticos, desempeñan un papel... Más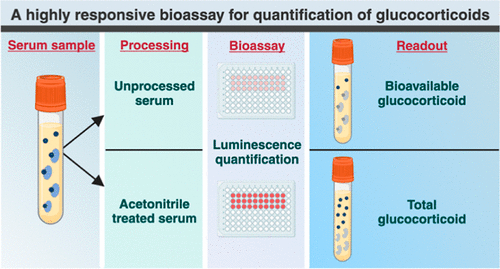
Prueba basada en células altamente confiable permite diagnóstico preciso de enfermedades endocrinas
Los métodos convencionales para medir el cortisol libre, la hormona del estrés del cuerpo, en la sangre o la saliva son bastante exigentes y requieren el procesamiento de muestras. Por lo tanto, el método... MásHematología
ver canal
Primera prueba NAT 4 en 1 para el cribado de arbovirus podría reducir el riesgo de infecciones transmitidas por transfusiones
Los arbovirus representan una amenaza emergente para la salud mundial, exacerbada por el cambio climático y el aumento de la conectividad mundial que está facilitando su propagación a nuevas regiones.... Más
Instrumento de próxima generación detecta trastornos de la hemoglobina en recién nacidos
Las hemoglobinopatías, las enfermedades hereditarias más extendidas a nivel mundial, afectan a alrededor del 7 % de la población como portadores, y el 2,7 % de los recién nacidos nacen con estas enfermedades.... Más
Prueba de sangre POC por punción digital determina riesgo de sepsis neutropénica en pacientes sometidos a quimioterapia
La neutropenia, una disminución de los neutrófilos (un tipo de glóbulo blanco crucial para combatir las infecciones), es un efecto secundario frecuente de ciertos tratamientos contra... Más
Primera prueba rápida y asequible para beta talasemia demuestra precisión diagnóstica del 99 %
Los trastornos de la hemoglobina se encuentran entre las enfermedades monogénicas más prevalentes a nivel mundial. Entre los diversos trastornos de la hemoglobina, la beta talasemia, un trastorno sanguíneo... MásInmunología
ver canal
Análisis de sangre para diagnóstico de rechazo celular después de trasplante de órganos podría reemplazar las biopsias quirúrgicas
Los órganos trasplantados enfrentan constantemente el riesgo de ser rechazados por el sistema inmunológico del receptor, que los diferencia de los órganos no propios mediante... Más
Herramienta de IA ajusta con precisión los medicamentos contra el cáncer con los pacientes utilizando información de cada célula tumoral
Las estrategias actuales para emparejar a los pacientes con cáncer con tratamientos específicos a menudo dependen de la secuenciación masiva de ADN y ARN tumoral, que proporciona un perfil promedio de... Más
Pruebas genéticas combinadas con la detección de fármacos personalizadas en muestras de tumores podrían revolucionar el tratamiento del cáncer
El tratamiento del cáncer generalmente se adhiere a un estándar de atención: regímenes establecidos y validados estadísticamente que son efectivos para la mayoría de los pacientes. Sin embargo, la variabilidad... Más
Método de prueba podría ayudar a más pacientes recibir tratamiento adecuado contra el cáncer
El tratamiento del cáncer no siempre es una solución única, pero el campo de la investigación del cáncer está dando grandes pasos para encontrar a los pacientes los tratamientos más eficaces para sus afecciones... MásMicrobiología
ver canal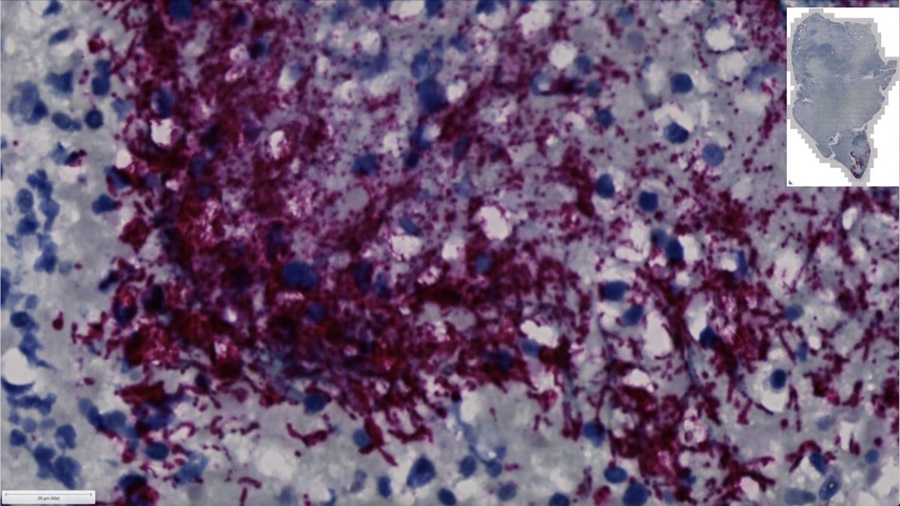
Prueba de bacterias bucales podría predecir la progresión del cáncer de colon
El cáncer de colon, una enfermedad relativamente común pero difícil de diagnosticar, requiere confirmación mediante una colonoscopia o cirugía. Recientemente, ha habido... Más.jpg)
Firma metabólica unica podría permitir el diagnóstico de sepsis dentro de una hora de la extracción de sangre
La sepsis es una afección potencialmente mortal provocada por una respuesta extrema del cuerpo a una infección. Requiere intervención médica inmediata para evitar una posible muerte o daños duraderos.... Más
Innovadora plataforma de diagnóstico proporciona resultados de AST con velocidad sin precedentes
Una plataforma de diagnóstico innovadora que ofrece resultados de pruebas de susceptibilidad a los antibióticos (AST) con una velocidad sin precedentes puede convertirse en una herramienta importante para... MásPatología
ver canal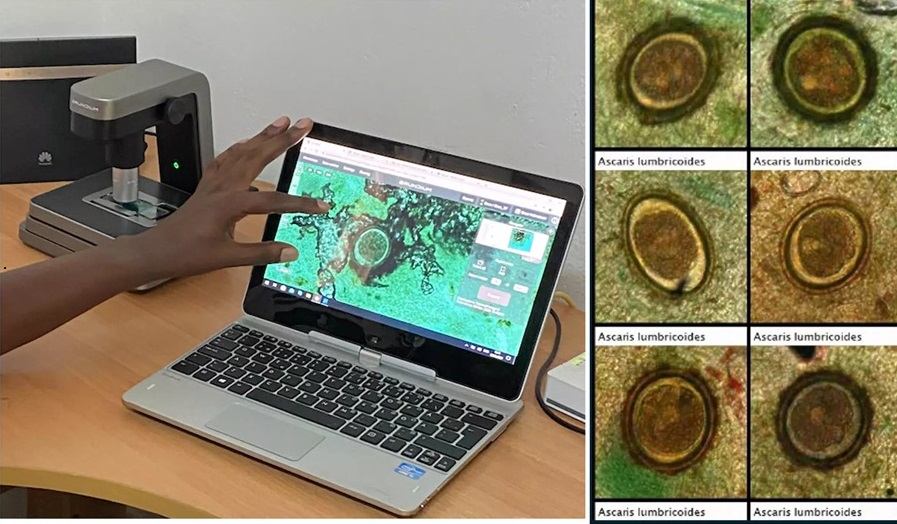
IA basada en imágenes se muestra prometedora para detección de parásitos en muestras de heces digitalizadas
Las infecciones por helmintos transmitidos por el suelo (STH), comúnmente conocidas como gusanos parásitos intestinales, se encuentran entre las enfermedades tropicales desatendidas más... Más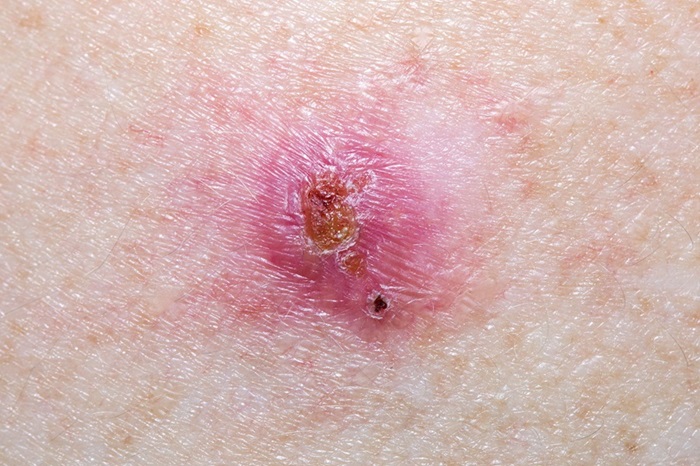
Algoritmos de inteligencia artificial potenciados por aprendizaje profundo mejoran la precisión en el diagnóstico de cáncer de piel.
Algoritmos de inteligencia artificial (IA) se utilizan cada vez más en diversos entornos clínicos, como la dermatología. Estos algoritmos se desarrollan entrenando una computadora... MásTecnología
ver canal
Nuevo sistema de diagnóstico de laboratorio en un chip iguala la precisión de las pruebas de PCR
Si bien las pruebas de PCR son el estándar de oro en cuanto a precisión para las pruebas de virología, tienen limitaciones como la complejidad, la necesidad de operadores de laboratorio capacitados y tiempos... Más
Biosensor de ADN permite diagnóstico temprano del cáncer de cuello uterino
El disulfuro de molibdeno (MoS2), reconocido por su potencial para formar nanoláminas bidimensionales como el grafeno, es un material que llama cada vez más la atención de la comunidad... Más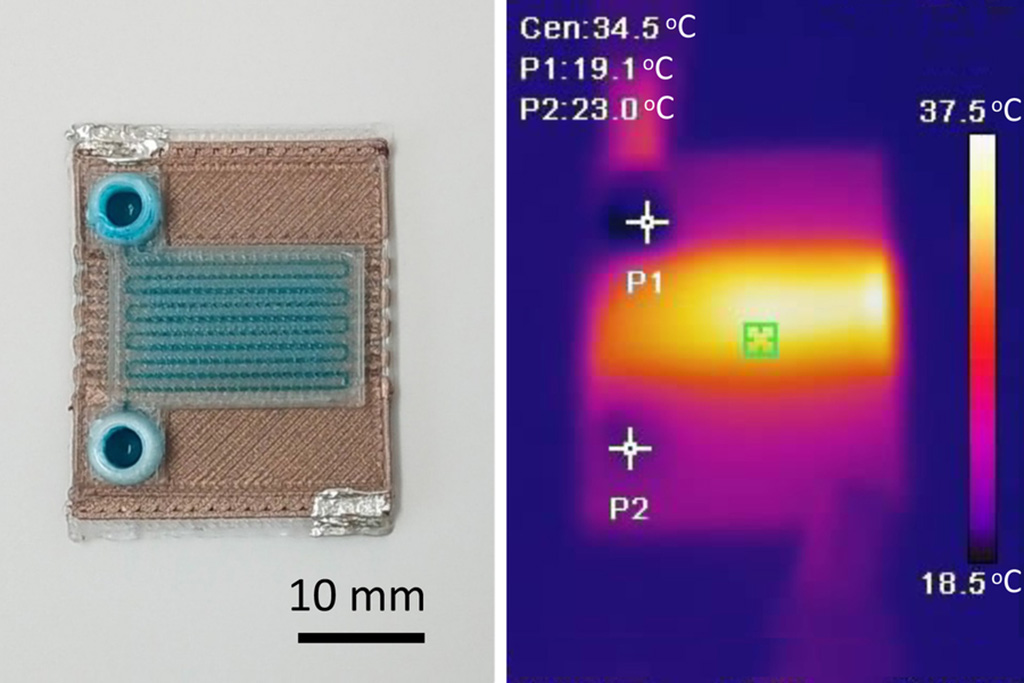
Dispositivos de microfluidos autocalentables pueden detectar enfermedades en pequeñas muestras de sangre o fluidos
Los microfluidos, que son dispositivos en miniatura que controlan el flujo de líquidos y facilitan reacciones químicas, desempeñan un papel clave en la detección de enfermedades... Más
Avance en tecnología de diagnóstico podría hacer que pruebas en el sitio sean ampliamente accesibles
Las pruebas caseras adquirieron una importancia significativa durante la pandemia de COVID-19, sin embargo, la disponibilidad de pruebas rápidas es limitada y la mayoría de ellas solo pueden conducir un... MásIndustria
ver canal
Congreso ECCMID cambia de nombre a ESCMID Global
En los últimos años, la Sociedad Europea de Microbiología Clínica y Enfermedades Infecciosas (ESCMID, Basilea, Suiza) ha evolucionado notablemente. La sociedad es ahora más... Más