Actualizan guías diagnósticas para Clostridium difficile
|
Por el equipo editorial de LabMedica en español Actualizado el 23 Sep 2016 |
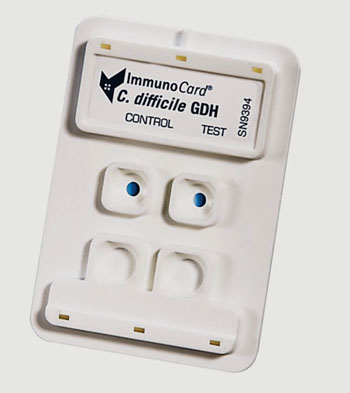
Imagen: El inmunoensayo enzimático (EIA) rápido GDH, ImmunoCard C. difficile, para la detección del antígeno común glutamato deshidrogenasa (GDH) de Clostridium difficile en muestras de heces (Fotografía cortesía de Meridian Bioscience).
Se han liberado unas nuevas directrices sobre los mejores métodos para diagnosticar la infección por Clostridium difficile (CDI) y el último documento actualiza el original de 2009, e incluye recomendaciones relativas a la utilización de las nuevas tecnologías de diagnóstico tales como las pruebas de amplificación de ácidos nucleicos (NAAT).
Los objetivos principales de esta actualización del documento de orientación son resumir la evidencia sobre el diagnóstico por el laboratorio, disponible actualmente sobre la CDI y formular y revisar las recomendaciones para optimizar las pruebas para CDI. Esta actualización es esencial para mejorar el diagnóstico de CDI y para mejorar la uniformidad en el diagnóstico de CDI con fines de vigilancia entre los países europeos.
Los científicos que trabajan bajo los auspicios de la Sociedad Europea de Microbiología Clínica y Enfermedades Infecciosas (ESCMID, Basilea, Suiza), identificaron 795 nuevos estudios, de los cuales se excluyeron 693 y 102 fueron seleccionados para ser revisados. De éstos, 61 adicionales fueron excluidos, dejando 41 estudios disponibles que se utilizaron para apoyar las nuevas directrices. Las razones para la exclusión incluyeron pruebas de referencia incorrectas o inconsistentes, pruebas de índice incorrectas o inconsistentes, almacenamiento incorrecto de las muestras y ensayos incompletos de las muestras. Un total de 43 estudios también fueron considerados del meta-análisis original de los cuales 28 fueron excluidos y 15 utilizados.
Se evaluaron diversos ensayos de laboratorio disponibles de proveedores comerciales por su capacidad para diagnosticar con exactitud la CDI. Se usó un ensayo de referencia, típicamente el ensayo de neutralización de la citotoxicidad celular (CNNA) o el cultivo toxigénico (TC) para investigar la exactitud de varias pruebas que han surgido desde 2009. Entre estos se incluyeron los inmunoensayos enzimáticos (EIA) que detectan la glutamato deshidrogenasa o las toxinas A y B y las nuevas NAAT.
Las recomendaciones más fuertes basadas en la evidencia de todos los estudios, en el meta-análisis, fueron: las muestras a ser analizadas para CDI no deben limitarse a los casos en los que un médico las ha recomendado específicamente; se puede usar un hisopo rectal para el análisis por cultivo (toxigénico), pruebas NAAT o de glutamato deshidrogenasa (GDH) EIA, en pacientes con íleo aparente (intestino inactivo sin sonidos intestinales discernibles); los ensayos independientes, individuales, no son fiables y no deben ser utilizados: un algoritmo de dos pasos es necesario.
Este algoritmo de dos pasos implica una combinación de ensayos rápidos con exámenes de seguimiento: Ruta uno- el procedimiento de dos etapas debe comenzar ya sea con una prueba NAAT o GDH EIA. Las pruebas negativas deben ser tratadas como CDI negativas, mientras que las pruebas positivas deben ir seguidas por una prueba EIA para las toxinas A/B con el fin de confirmar el resultado. Ruta dos - el procedimiento de dos etapas debe empezar con tanto la prueba EIA GDH y la prueba EIA para la toxina A/B. Si ambas pruebas dan resultados positivos, es probable que la CDI esté presente. Si ambas pruebas son negativas, la CDI es poco probable que esté presente, sin embargo, si la GDH es positiva y la prueba para la toxina A/B es negativa, entonces las pruebas pueden opcionalmente ser objeto de seguimiento con una prueba NAAT o de TC.
E. J. Kuijper profesor de microbiología experimental y autor principal del estudio, dijo: “Las nuevas directrices están destinadas para uso entre los microbiólogos, gastroenterólogos, infectólogos médicos y profesionales de control de infecciones. Nuestro objetivo es no sólo mejorar el diagnóstico de CDI, sino también estandarizar el proceso de diagnóstico en toda Europa para permitir una mejor vigilancia de la enfermedad”. El estudio fue publicado en línea el 22 de julio de 2016, en la revista Clinical Microbiology and Infection.
Enlace relacionado:
The European Society of Clinical Microbiology and Infectious Diseases
Los objetivos principales de esta actualización del documento de orientación son resumir la evidencia sobre el diagnóstico por el laboratorio, disponible actualmente sobre la CDI y formular y revisar las recomendaciones para optimizar las pruebas para CDI. Esta actualización es esencial para mejorar el diagnóstico de CDI y para mejorar la uniformidad en el diagnóstico de CDI con fines de vigilancia entre los países europeos.
Los científicos que trabajan bajo los auspicios de la Sociedad Europea de Microbiología Clínica y Enfermedades Infecciosas (ESCMID, Basilea, Suiza), identificaron 795 nuevos estudios, de los cuales se excluyeron 693 y 102 fueron seleccionados para ser revisados. De éstos, 61 adicionales fueron excluidos, dejando 41 estudios disponibles que se utilizaron para apoyar las nuevas directrices. Las razones para la exclusión incluyeron pruebas de referencia incorrectas o inconsistentes, pruebas de índice incorrectas o inconsistentes, almacenamiento incorrecto de las muestras y ensayos incompletos de las muestras. Un total de 43 estudios también fueron considerados del meta-análisis original de los cuales 28 fueron excluidos y 15 utilizados.
Se evaluaron diversos ensayos de laboratorio disponibles de proveedores comerciales por su capacidad para diagnosticar con exactitud la CDI. Se usó un ensayo de referencia, típicamente el ensayo de neutralización de la citotoxicidad celular (CNNA) o el cultivo toxigénico (TC) para investigar la exactitud de varias pruebas que han surgido desde 2009. Entre estos se incluyeron los inmunoensayos enzimáticos (EIA) que detectan la glutamato deshidrogenasa o las toxinas A y B y las nuevas NAAT.
Las recomendaciones más fuertes basadas en la evidencia de todos los estudios, en el meta-análisis, fueron: las muestras a ser analizadas para CDI no deben limitarse a los casos en los que un médico las ha recomendado específicamente; se puede usar un hisopo rectal para el análisis por cultivo (toxigénico), pruebas NAAT o de glutamato deshidrogenasa (GDH) EIA, en pacientes con íleo aparente (intestino inactivo sin sonidos intestinales discernibles); los ensayos independientes, individuales, no son fiables y no deben ser utilizados: un algoritmo de dos pasos es necesario.
Este algoritmo de dos pasos implica una combinación de ensayos rápidos con exámenes de seguimiento: Ruta uno- el procedimiento de dos etapas debe comenzar ya sea con una prueba NAAT o GDH EIA. Las pruebas negativas deben ser tratadas como CDI negativas, mientras que las pruebas positivas deben ir seguidas por una prueba EIA para las toxinas A/B con el fin de confirmar el resultado. Ruta dos - el procedimiento de dos etapas debe empezar con tanto la prueba EIA GDH y la prueba EIA para la toxina A/B. Si ambas pruebas dan resultados positivos, es probable que la CDI esté presente. Si ambas pruebas son negativas, la CDI es poco probable que esté presente, sin embargo, si la GDH es positiva y la prueba para la toxina A/B es negativa, entonces las pruebas pueden opcionalmente ser objeto de seguimiento con una prueba NAAT o de TC.
E. J. Kuijper profesor de microbiología experimental y autor principal del estudio, dijo: “Las nuevas directrices están destinadas para uso entre los microbiólogos, gastroenterólogos, infectólogos médicos y profesionales de control de infecciones. Nuestro objetivo es no sólo mejorar el diagnóstico de CDI, sino también estandarizar el proceso de diagnóstico en toda Europa para permitir una mejor vigilancia de la enfermedad”. El estudio fue publicado en línea el 22 de julio de 2016, en la revista Clinical Microbiology and Infection.
Enlace relacionado:
The European Society of Clinical Microbiology and Infectious Diseases
Últimas Microbiología noticias
- Prueba de bacterias bucales podría predecir la progresión del cáncer de colon
- Firma metabólica unica podría permitir el diagnóstico de sepsis dentro de una hora de la extracción de sangre
- Innovadora plataforma de diagnóstico proporciona resultados de AST con velocidad sin precedentes
- Análisis de sangre predice sepsis e insuficiencia orgánica en niños
- Análisis de sangre para tuberculosis podría detectar millones de propagadores silenciosos
- Un análisis de sangre simple combinado con un modelo de riesgo personalizado mejora el diagnóstico de sepsis
- Nuevo análisis de sangre reduce tiempo de diagnóstico de infecciones por micobacterias no tuberculosas de meses a horas
- Nuevo análisis para tuberculosis podría ampliar acceso a pruebas en países de ingresos bajos y medios
- Prueba rápida diagnostica enfermedades tropicales en horas para tratamiento con antibióticos más rápido
- Pruebas moleculares rápidas permiten tratamiento antibiótico más rápido y específico para neumonía
- Plataforma rápida de PSA proporciona resultados terapéuticos específicos días antes que el estándar de atención actual
- Nuevo método de análisis detecta patógenos en sangre de forma más rápida y precisa al fundir ADN
- Prueba rápida de sepsis ofrece resultados dos días más rápidos
- Diagnóstico rápido portátil por PCR podría detectar gonorrea y susceptibilidad a antibióticos
- Prueba CRISPR diagnostica mpox más rápido que método de PCR de laboratorio
- Prueba de PCR multiplexada para detección de patógenos y resistencia a antibióticos ayuda a brindar un tratamiento rápido de ITU
Canales
Química Clínica
ver canal
Espectrómetro de masas impreso en 3D para el punto de atención supera a los modelos de última generación
La espectrometría de masas es una técnica precisa para identificar los componentes químicos de una muestra y tiene un potencial significativo para monitorear estados de salud de enfermedades... Más.jpg)
Prueba biomédica POC hace girar una gota de agua utilizando ondas sonoras para detección del cáncer
Los exosomas, pequeñas biopartículas celulares que transportan un conjunto específico de proteínas, lípidos y materiales genéticos, desempeñan un papel... Más
Prueba basada en células altamente confiable permite diagnóstico preciso de enfermedades endocrinas
Los métodos convencionales para medir el cortisol libre, la hormona del estrés del cuerpo, en la sangre o la saliva son bastante exigentes y requieren el procesamiento de muestras. Por lo tanto, el método... MásDiagnóstico Molecular
ver canal
Prueba de sangre podría detectar cánceres asociados al VPH 10 años antes del diagnóstico clínico
Se sabe que el virus del papiloma humano (VPH) causa varios cánceres, incluidos los de genitales, ano, boca, garganta y cuello uterino. El cáncer orofaríngeo asociado al VPH (VPH+COF)... Más
Un diagnóstico de bajo costo en el punto de atención ampliará el acceso a pruebas de enfermedades de transmisión sexual
La gonorrea es la segunda infección bacteriana de transmisión sexual (ITS) más comúnmente reportada, con alrededor de 82 millones de casos en todo el mundo en 2020. La infección puede tener graves consecuencias... MásPrueba de orina de 18 genes para el cáncer de próstata ayuda a evitar biopsias innecesarias
Uno de los principales desafíos en el tratamiento del cáncer de próstata es distinguir entre tumores de crecimiento lento, que tienen menos probabilidades de causar daño, y cánceres agresivos que requieren... MásHematología
ver canal
Primera prueba NAT 4 en 1 para el cribado de arbovirus podría reducir el riesgo de infecciones transmitidas por transfusiones
Los arbovirus representan una amenaza emergente para la salud mundial, exacerbada por el cambio climático y el aumento de la conectividad mundial que está facilitando su propagación a nuevas regiones.... Más
Instrumento de próxima generación detecta trastornos de la hemoglobina en recién nacidos
Las hemoglobinopatías, las enfermedades hereditarias más extendidas a nivel mundial, afectan a alrededor del 7 % de la población como portadores, y el 2,7 % de los recién nacidos nacen con estas enfermedades.... Más
Prueba de sangre POC por punción digital determina riesgo de sepsis neutropénica en pacientes sometidos a quimioterapia
La neutropenia, una disminución de los neutrófilos (un tipo de glóbulo blanco crucial para combatir las infecciones), es un efecto secundario frecuente de ciertos tratamientos contra... Más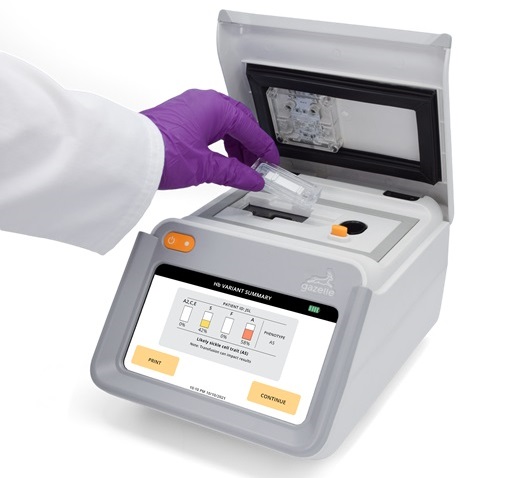
Primera prueba rápida y asequible para beta talasemia demuestra precisión diagnóstica del 99 %
Los trastornos de la hemoglobina se encuentran entre las enfermedades monogénicas más prevalentes a nivel mundial. Entre los diversos trastornos de la hemoglobina, la beta talasemia, un trastorno sanguíneo... MásInmunología
ver canal
Análisis de sangre para diagnóstico de rechazo celular después de trasplante de órganos podría reemplazar las biopsias quirúrgicas
Los órganos trasplantados enfrentan constantemente el riesgo de ser rechazados por el sistema inmunológico del receptor, que los diferencia de los órganos no propios mediante... Más
Herramienta de IA ajusta con precisión los medicamentos contra el cáncer con los pacientes utilizando información de cada célula tumoral
Las estrategias actuales para emparejar a los pacientes con cáncer con tratamientos específicos a menudo dependen de la secuenciación masiva de ADN y ARN tumoral, que proporciona un perfil promedio de... Más
Pruebas genéticas combinadas con la detección de fármacos personalizadas en muestras de tumores podrían revolucionar el tratamiento del cáncer
El tratamiento del cáncer generalmente se adhiere a un estándar de atención: regímenes establecidos y validados estadísticamente que son efectivos para la mayoría de los pacientes. Sin embargo, la variabilidad... Más
Método de prueba podría ayudar a más pacientes recibir tratamiento adecuado contra el cáncer
El tratamiento del cáncer no siempre es una solución única, pero el campo de la investigación del cáncer está dando grandes pasos para encontrar a los pacientes los tratamientos más eficaces para sus afecciones... MásPatología
ver canal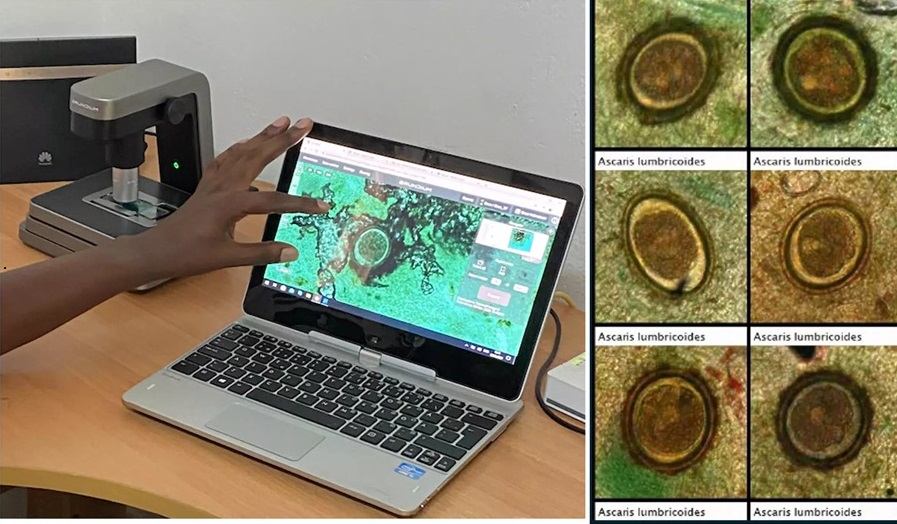
IA basada en imágenes se muestra prometedora para detección de parásitos en muestras de heces digitalizadas
Las infecciones por helmintos transmitidos por el suelo (STH), comúnmente conocidas como gusanos parásitos intestinales, se encuentran entre las enfermedades tropicales desatendidas más... Más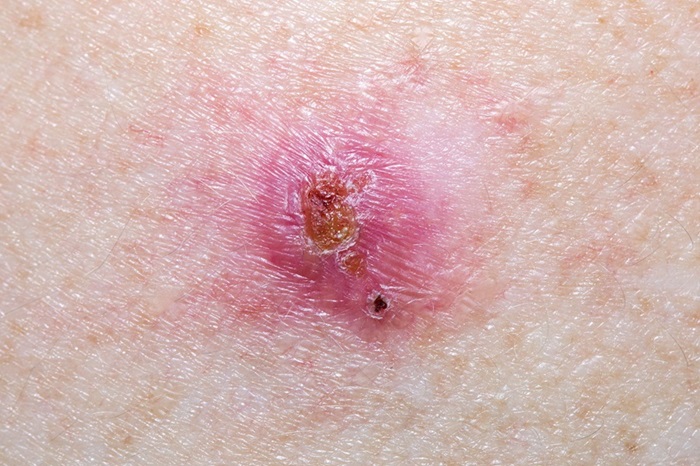
Algoritmos de inteligencia artificial potenciados por aprendizaje profundo mejoran la precisión en el diagnóstico de cáncer de piel.
Algoritmos de inteligencia artificial (IA) se utilizan cada vez más en diversos entornos clínicos, como la dermatología. Estos algoritmos se desarrollan entrenando una computadora... MásTecnología
ver canal
Nuevo sistema de diagnóstico de laboratorio en un chip iguala la precisión de las pruebas de PCR
Si bien las pruebas de PCR son el estándar de oro en cuanto a precisión para las pruebas de virología, tienen limitaciones como la complejidad, la necesidad de operadores de laboratorio capacitados y tiempos... Más
Biosensor de ADN permite diagnóstico temprano del cáncer de cuello uterino
El disulfuro de molibdeno (MoS2), reconocido por su potencial para formar nanoláminas bidimensionales como el grafeno, es un material que llama cada vez más la atención de la comunidad... Más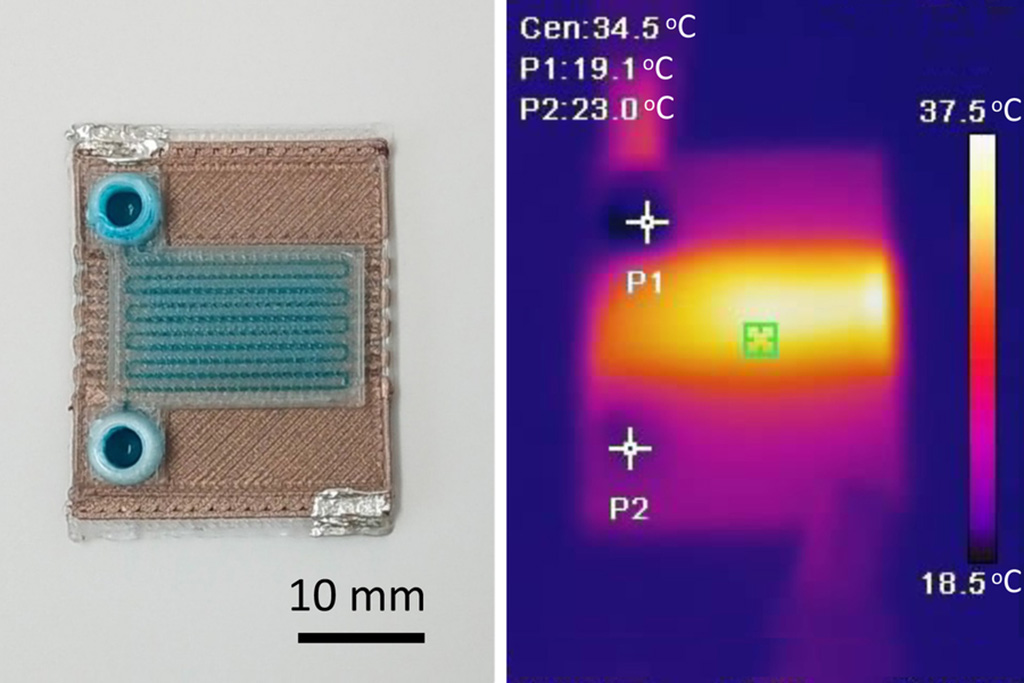
Dispositivos de microfluidos autocalentables pueden detectar enfermedades en pequeñas muestras de sangre o fluidos
Los microfluidos, que son dispositivos en miniatura que controlan el flujo de líquidos y facilitan reacciones químicas, desempeñan un papel clave en la detección de enfermedades... Más
Avance en tecnología de diagnóstico podría hacer que pruebas en el sitio sean ampliamente accesibles
Las pruebas caseras adquirieron una importancia significativa durante la pandemia de COVID-19, sin embargo, la disponibilidad de pruebas rápidas es limitada y la mayoría de ellas solo pueden conducir un... MásIndustria
ver canal
Congreso ECCMID cambia de nombre a ESCMID Global
En los últimos años, la Sociedad Europea de Microbiología Clínica y Enfermedades Infecciosas (ESCMID, Basilea, Suiza) ha evolucionado notablemente. La sociedad es ahora más... Más