Panel de proteínas predice el riesgo para el desarrollo de la enfermedad cerebral de vasos pequeños
|
Por el equipo editorial de LabMedica en español Actualizado el 17 Feb 2020 |
Imagen: Estructura de la solución de la proteína IL-18 (interleuquina 18) (Fotografía cortesía de Wikimedia Commons)
Una red de seis biomarcadores inflamatorios centrados en la interleuquina-18 (IL-18) puede predecir el riesgo de desarrollo de enfermedad cerebral de vasos pequeños (CSVD, por sus siglas en inglés), una enfermedad cerebral diagnosticada actualmente utilizando la resonancia magnética (RM).
La CSVD puede conducir a un mayor riesgo de múltiples formas de demencia, incluida la enfermedad de Alzheimer y accidente cerebrovascular. El síndrome se caracteriza por cambios patogénicos en la sustancia blanca del cerebro. La materia blanca es el tejido a través del cual pasan los mensajes entre diferentes áreas de materia gris dentro del sistema nervioso central. La sustancia blanca es blanca debido a la mielina, la grasa que rodea las fibras nerviosas (axones). Esta mielina se encuentra en casi todas las fibras nerviosas largas y actúa como un aislamiento eléctrico, lo cual es importante porque facilita la transferencia de mensajes de un lugar a otro. A diferencia de la materia gris, que alcanza su punto máximo de desarrollo en los veinte años de una persona, la materia blanca se sigue desarrollando y alcanza su punto máximo en la mediana edad.
Dado que actualmente la CSVD solo se puede diagnosticar mediante una resonancia magnética después de la aparición de demencia o accidente cerebrovascular, los investigadores de la Universidad de California, Los Ángeles (EUA) trataron de determinar si una red interconectada de biomarcadores inflamatorios centrados en IL- 18 y todas las lesiones asociadas previamente a la sustancia blanca podrían detectar cambios patógenos en la sustancia blanca.
Para este estudio, los investigadores midieron las hiperintensidades de la sustancia blanca cerebral (WMH) y el agua libre (FW) en una cohorte de 167 personas cuya edad promedio era 76,4 años y que tenían cognición normal o deterioro cognitivo leve. Además, se midieron los niveles séricos de una red biológica de moléculas de inflamación que incluyen la MPO (mieloperoxidasa), el GDF15 (factor de crecimiento/diferenciación 15), la RAGE (proteína quinasa MOK), el ST2 (receptor 1 de la interleuquina 1), la IL-18 y la MCP (proteína quimioatrayente de monocitos 1). A un subgrupo compuesto por 110 de los participantes también les realizaron una resonancia magnética cerebral mientras que otros 49 fueron examinados por imagenología de tensor de difusión.
Los resultados revelaron que los individuos cuyas pruebas de resonancia magnética o tensor de difusión mostraron signos de CSVD tenían niveles significativamente elevados de las seis proteínas de la sangre. Aquellos con niveles superiores a la media de las seis proteínas inflamatorias tenían el doble de probabilidades de tener signos de CSVD en una resonancia magnética y un 10% más de probabilidades de mostrar signos tempranos de daño en la sustancia blanca.
En una segunda cohorte de 131 individuos que se presentaron para la evaluación de déficits neurológicos agudos después de un accidente cerebrovascular, los investigadores midieron los niveles séricos de 11 biomarcadores inflamatorios. Los resultados de los análisis de sangre de individuos en esta cohorte mostraron que los niveles elevados de las proteínas relacionadas con IL-18 se correlacionan con cambios en la sustancia blanca en el cerebro, detectables mediante resonancia magnética.
“Me sorprendió gratamente que pudiéramos asociar la inflamación del torrente sanguíneo con la CSVD en dos poblaciones bastante diferentes”, dijo el autor principal, el Dr. Jason Hinman, profesor asistente de neurología en la Universidad de California, Los Ángeles. “La esperanza es que esto genere una nueva prueba de diagnóstico que los médicos pueden comenzar a usar como una medida cuantitativa de la salud del cerebro en personas que corren el riesgo de desarrollar enfermedad cerebral de vasos pequeños. Tenemos la esperanza de que esto establecerá el campo en los esfuerzos más cuantitativos para la CSVD para que podamos guiar mejor las terapias y las nuevas intervenciones”.
El estudio sobre la CSVD se publicó en la edición en línea del 24 de enero de 2020 de la revista PLoS One.
Enlace relacionado:
Universidad de California, Los Ángeles
La CSVD puede conducir a un mayor riesgo de múltiples formas de demencia, incluida la enfermedad de Alzheimer y accidente cerebrovascular. El síndrome se caracteriza por cambios patogénicos en la sustancia blanca del cerebro. La materia blanca es el tejido a través del cual pasan los mensajes entre diferentes áreas de materia gris dentro del sistema nervioso central. La sustancia blanca es blanca debido a la mielina, la grasa que rodea las fibras nerviosas (axones). Esta mielina se encuentra en casi todas las fibras nerviosas largas y actúa como un aislamiento eléctrico, lo cual es importante porque facilita la transferencia de mensajes de un lugar a otro. A diferencia de la materia gris, que alcanza su punto máximo de desarrollo en los veinte años de una persona, la materia blanca se sigue desarrollando y alcanza su punto máximo en la mediana edad.
Dado que actualmente la CSVD solo se puede diagnosticar mediante una resonancia magnética después de la aparición de demencia o accidente cerebrovascular, los investigadores de la Universidad de California, Los Ángeles (EUA) trataron de determinar si una red interconectada de biomarcadores inflamatorios centrados en IL- 18 y todas las lesiones asociadas previamente a la sustancia blanca podrían detectar cambios patógenos en la sustancia blanca.
Para este estudio, los investigadores midieron las hiperintensidades de la sustancia blanca cerebral (WMH) y el agua libre (FW) en una cohorte de 167 personas cuya edad promedio era 76,4 años y que tenían cognición normal o deterioro cognitivo leve. Además, se midieron los niveles séricos de una red biológica de moléculas de inflamación que incluyen la MPO (mieloperoxidasa), el GDF15 (factor de crecimiento/diferenciación 15), la RAGE (proteína quinasa MOK), el ST2 (receptor 1 de la interleuquina 1), la IL-18 y la MCP (proteína quimioatrayente de monocitos 1). A un subgrupo compuesto por 110 de los participantes también les realizaron una resonancia magnética cerebral mientras que otros 49 fueron examinados por imagenología de tensor de difusión.
Los resultados revelaron que los individuos cuyas pruebas de resonancia magnética o tensor de difusión mostraron signos de CSVD tenían niveles significativamente elevados de las seis proteínas de la sangre. Aquellos con niveles superiores a la media de las seis proteínas inflamatorias tenían el doble de probabilidades de tener signos de CSVD en una resonancia magnética y un 10% más de probabilidades de mostrar signos tempranos de daño en la sustancia blanca.
En una segunda cohorte de 131 individuos que se presentaron para la evaluación de déficits neurológicos agudos después de un accidente cerebrovascular, los investigadores midieron los niveles séricos de 11 biomarcadores inflamatorios. Los resultados de los análisis de sangre de individuos en esta cohorte mostraron que los niveles elevados de las proteínas relacionadas con IL-18 se correlacionan con cambios en la sustancia blanca en el cerebro, detectables mediante resonancia magnética.
“Me sorprendió gratamente que pudiéramos asociar la inflamación del torrente sanguíneo con la CSVD en dos poblaciones bastante diferentes”, dijo el autor principal, el Dr. Jason Hinman, profesor asistente de neurología en la Universidad de California, Los Ángeles. “La esperanza es que esto genere una nueva prueba de diagnóstico que los médicos pueden comenzar a usar como una medida cuantitativa de la salud del cerebro en personas que corren el riesgo de desarrollar enfermedad cerebral de vasos pequeños. Tenemos la esperanza de que esto establecerá el campo en los esfuerzos más cuantitativos para la CSVD para que podamos guiar mejor las terapias y las nuevas intervenciones”.
El estudio sobre la CSVD se publicó en la edición en línea del 24 de enero de 2020 de la revista PLoS One.
Enlace relacionado:
Universidad de California, Los Ángeles
Últimas Diagnóstico Molecular noticias
- Enfoque revolucionario de análisis de células T permite detección temprana del cáncer
- Prueba genética única podría acelerar el diagnóstico de trastornos raros del desarrollo
- Analizador de pruebas sindrómicas actualizado permite acceso remoto a resultados de pruebas
- Prueba de PCR para infecciones respiratorias y de garganta detecta múltiples patógenos con síntomas coincidentes
- Técnica de enriquecimiento de ácido nucleico circulante en sangre permite diagnóstico no invasivo del cáncer de hígado
- Primera prueba molecular aprobada por la FDA para detectar malaria en donantes de sangre podría mejorar seguridad del paciente
- Prueba de biomarcadores líquidos detecta enfermedades neurodegenerativas antes de que aparezcan síntomas
- Nuevo método genómico ayuda a diagnosticar pacientes con enfermedad renal inexplicable
- Nuevo hidrogel inteligente allana el camino para nueva "piruleta" para diagnóstico de cáncer de boca
- Prueba de biomarcadores podría mejorar diagnóstico del cáncer de endometrio
- Prueba de ADN en heces de próxima generación supera a PIF en detección del cáncer colorrectal
- Innovador análisis de sangre de pTau217 es tan preciso como imágenes cerebrales o pruebas del LCR para diagnosticar Alzheimer
- Sistema de RT-PCR en el punto de atención de 10 minutos detecta hasta 32 objetivos por muestra
- Células extraídas de orina podrían permitir detección más temprana de enfermedad renal
- Análisis de sangre identifica a personas con mayor riesgo de morir por insuficiencia cardíaca
- Análisis de sangre muestra precisión del 83 % para detectar cáncer colorrectal
Canales
Química Clínica
ver canal.jpg)
Prueba biomédica POC hace girar una gota de agua utilizando ondas sonoras para detección del cáncer
Los exosomas, pequeñas biopartículas celulares que transportan un conjunto específico de proteínas, lípidos y materiales genéticos, desempeñan un papel... Más
Prueba basada en células altamente confiable permite diagnóstico preciso de enfermedades endocrinas
Los métodos convencionales para medir el cortisol libre, la hormona del estrés del cuerpo, en la sangre o la saliva son bastante exigentes y requieren el procesamiento de muestras. Por lo tanto, el método... MásHematología
ver canal
Prueba de sangre POC por punción digital determina riesgo de sepsis neutropénica en pacientes sometidos a quimioterapia
La neutropenia, una disminución de los neutrófilos (un tipo de glóbulo blanco crucial para combatir las infecciones), es un efecto secundario frecuente de ciertos tratamientos contra... Más
Primera prueba rápida y asequible para beta talasemia demuestra precisión diagnóstica del 99 %
Los trastornos de la hemoglobina se encuentran entre las enfermedades monogénicas más prevalentes a nivel mundial. Entre los diversos trastornos de la hemoglobina, la beta talasemia, un trastorno sanguíneo... MásRastreador portátil de glóbulos blancos podría permitir pruebas rápidas de infecciones
Los glóbulos blancos, o leucocitos, son indicadores clave de la salud del sistema inmunológico de un individuo. Los recuentos altos o bajos de leucocitos pueden indicar la gravedad de una infección, indicar... MásAnalizador hematológico optofluídico inteligente del tamaño de la palma de la mano permite realizar pruebas POC de células sanguíneas del paciente
Las variaciones en la concentración de células sanguíneas pueden ser indicativas de varias condiciones de salud, incluidas infecciones, enfermedades inflamatorias, trastornos sanguíneos... MásInmunología
ver canal
Método de prueba podría ayudar a más pacientes recibir tratamiento adecuado contra el cáncer
El tratamiento del cáncer no siempre es una solución única, pero el campo de la investigación del cáncer está dando grandes pasos para encontrar a los pacientes los tratamientos más eficaces para sus afecciones... Más
Prueba innovadora monitorea toxicidad de radioterapia en pacientes con cáncer
La concentración de ADN libre de células circulante (ADNlc) en el torrente sanguíneo es un indicador importante que puede ayudar a rastrear qué tan bien están funcionando... MásMicrobiología
ver canal
Análisis de sangre predice sepsis e insuficiencia orgánica en niños
La sepsis plantea un riesgo grave en el que una reacción inmune grave a la infección provoca daño a los órganos. Identificar la sepsis en niños es complejo ya que los... Más
Análisis de sangre para tuberculosis podría detectar millones de propagadores silenciosos
La tuberculosis (TB) es la enfermedad infecciosa más mortal del mundo y se cobra más de un millón de vidas al año, según informa la Organización Mundial de la Salud.... Más
Un análisis de sangre simple combinado con un modelo de riesgo personalizado mejora el diagnóstico de sepsis
La sepsis, una afección crítica que surge de la disfunción orgánica debido a una infección grave, puede progresar a una sepsis grave y un shock séptico, lo que provoca insuficiencia multiorgánica y un... Más
Nuevo análisis de sangre reduce tiempo de diagnóstico de infecciones por micobacterias no tuberculosas de meses a horas
Respirar micobacterias no tuberculosas (MNT) es una experiencia común para muchas personas. Estas bacterias están presentes en los sistemas de agua, el suelo y el polvo de todo el mundo y,... MásPatología
ver canal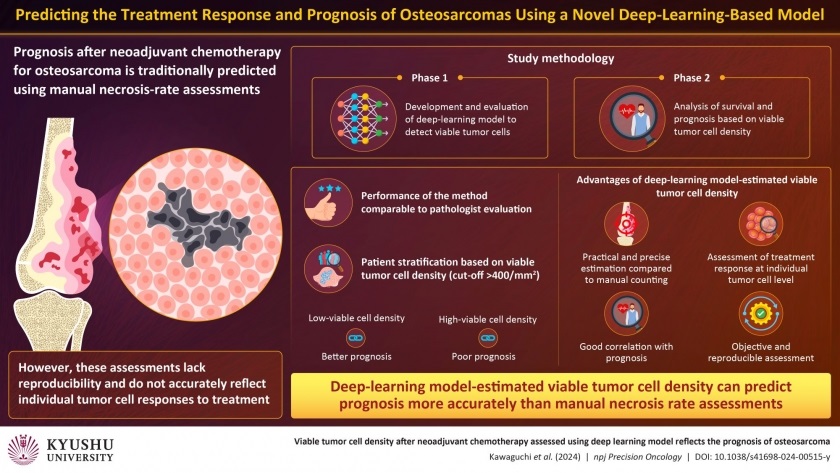
Inteligencia artificial detecta células tumorales viables para pronósticos precisos de cáncer de hueso después de quimioterapia
El osteosarcoma, el tumor óseo maligno más común, ha mostrado tasas de supervivencia mejoradas con cirugía y quimioterapia para casos localizados. Sin embargo, el pronóstico... Más
Nueva técnica identifica células cancerosas individuales en sangre para tratamientos específicos
La comunidad médica mundial reconoce cada vez más que la biopsia líquida es un enfoque transformador para mejorar la atención al paciente con cáncer. Este innovador método de diagnóstico implica detectar... MásTecnología
ver canal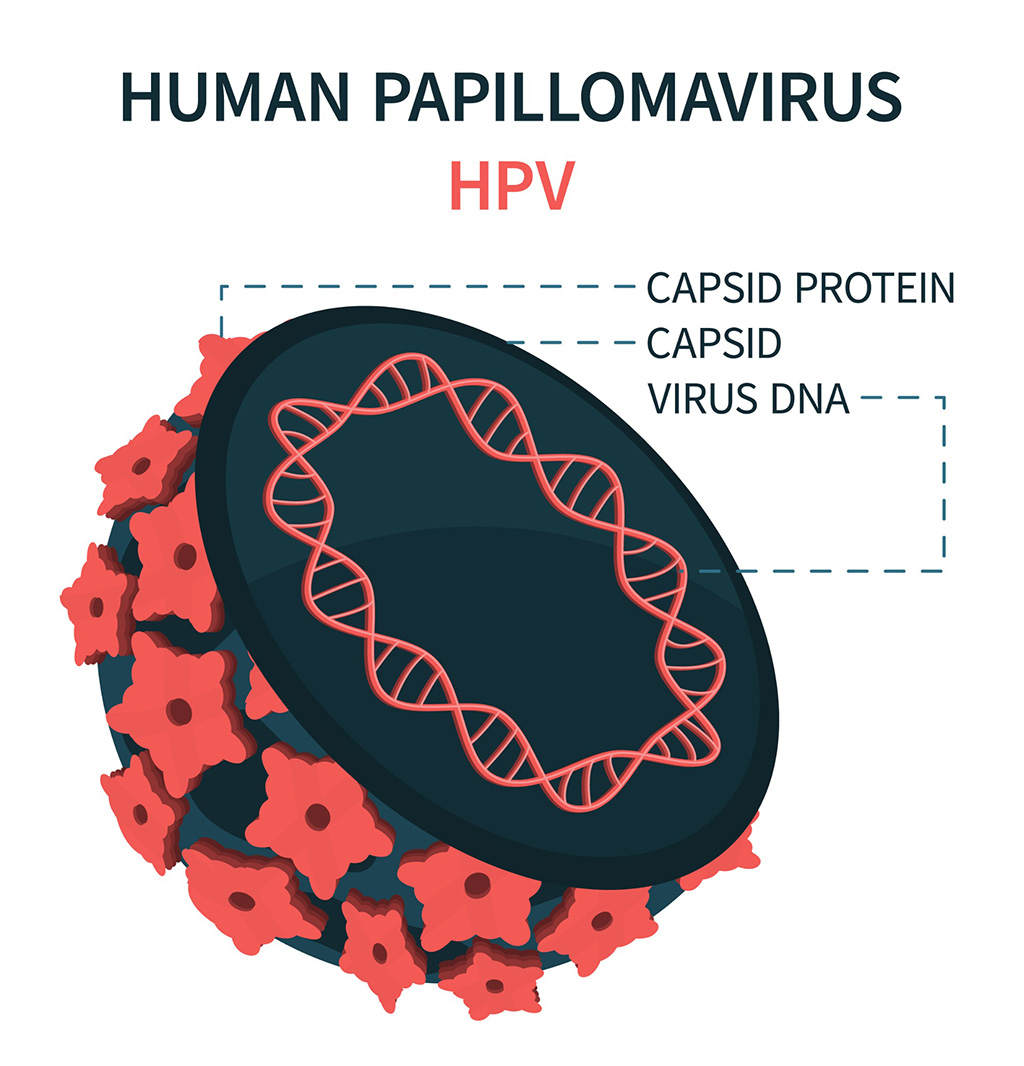
Biosensor de ADN permite diagnóstico temprano del cáncer de cuello uterino
El disulfuro de molibdeno (MoS2), reconocido por su potencial para formar nanoláminas bidimensionales como el grafeno, es un material que llama cada vez más la atención de la comunidad... Más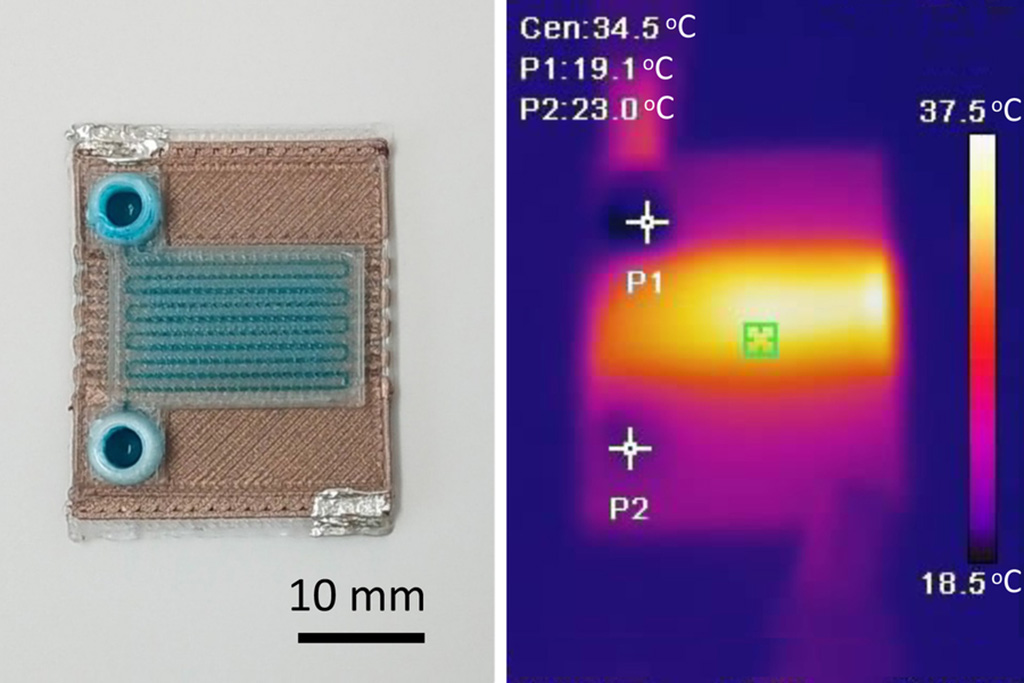
Dispositivos de microfluidos autocalentables pueden detectar enfermedades en pequeñas muestras de sangre o fluidos
Los microfluidos, que son dispositivos en miniatura que controlan el flujo de líquidos y facilitan reacciones químicas, desempeñan un papel clave en la detección de enfermedades... Más
Avance en tecnología de diagnóstico podría hacer que pruebas en el sitio sean ampliamente accesibles
Las pruebas caseras adquirieron una importancia significativa durante la pandemia de COVID-19, sin embargo, la disponibilidad de pruebas rápidas es limitada y la mayoría de ellas solo pueden conducir un... MásIndustria
ver canal
Congreso ECCMID cambia de nombre a ESCMID Global
En los últimos años, la Sociedad Europea de Microbiología Clínica y Enfermedades Infecciosas (ESCMID, Basilea, Suiza) ha evolucionado notablemente. La sociedad es ahora más... Más











.jpg)
.jpg)