Encuentran que el Pneumocystis es frecuentemente letal en la dermatomiositis
|
Por el equipo editorial de LabMedica en español Actualizado el 03 Nov 2021 |
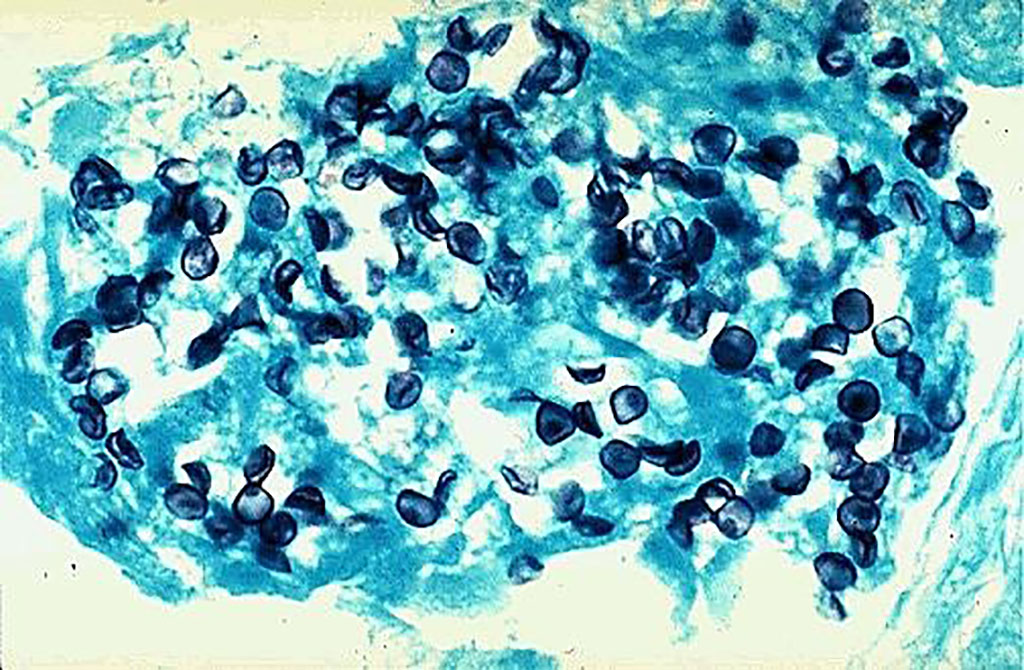
Microfotografía de quistes de Pneumocystis jirovecii teñidos con la coloración especial de plata de Grocott-Gomori metenamina del epitelio pulmonar que muestra numerosos organismos pequeños en forma de disco (Fotografía cortesía de Michelle N Kelly, PhD, y Judd E Shellito, MD)
El término miopatía inflamatoria idiopática (MII) denota un grupo de enfermedades autoinmunes caracterizadas por miastenia y erupción cutánea típica, entre las que la dermatomiositis (DM) y la polimiositis (PM) son las más comunes.
Las miopatías inflamatorias idiopáticas (MII) se asocian con un riesgo significativamente mayor de infecciones oportunistas, incluida la neumonía por Pneumocystis jirovecii (PJP), una infección oportunista potencialmente mortal. En pacientes con enfermedades inmunitarias reumáticas, la mayor parte de PJP ocurre en los primeros tres meses después de iniciar la terapia inmunosupresora.
Un equipo de reumatólogos del Hospital Renji (Shanghái, China) siguió de forma prospectiva a 463 pacientes consecutivos con MII durante un período de al menos un año para analizar la incidencia de PJP. En la segunda parte del estudio, inscribieron a 30 pacientes consecutivos con PJP con cualquier enfermedad reumática para identificar la tasa de mortalidad y los factores de riesgo. El diagnóstico de PJP se basó en una evaluación integral por manifestaciones clínicas como fiebre o disnea aguda, hallazgos radiográficos característicos y evidencia etiológica. Para la confirmación, un caso debía tener pruebas microbiológicas positivas, como la secuenciación de próxima generación y la coloración con plata y metenamina Grocott-Gomori del líquido de lavado broncoalveolar.
El equipo informó que se encontró que la prevalencia de PJP en los pacientes con MII era de 3,0/100 personas-año, mientras que en pacientes con positividad para el anticuerpo de diferenciación antimelanoma asociado al gene 5 (MDA5+) fue de 7,5/100 personas-año y en los pacientes MDA5- con MII, 0,7/100 personas-año. La PJP se produjo típicamente en los primeros dos meses en el caso de pacientes con DM MDA5+ que tuvieron una disminución significativa en sus recuentos de células T CD4+ y de linfocitos. En los pacientes con PJP, la mortalidad a los 3 meses fue mayor para los pacientes con DM MDA5+ que en aquellos con otras enfermedades reumáticas (83,3% versus 38,9%). Es preocupante que los pacientes con DM MDA5+ no parecieran beneficiarse de un tratamiento anti-PJP inmediato, a diferencia de los pacientes con otras enfermedades reumáticas cuya supervivencia mejoró cuando se inició el tratamiento anti-PJP dentro de los seis días siguientes.
Los autores concluyeron que los pacientes con DM MDA5+ son muy susceptibles a la infección por Pneumocystis jirovecii, que también es más difícil de curar que en otras enfermedades reumáticas. La razón de la mayor incidencia y mortalidad puede estar relacionada con los recuentos más bajos de células T CD4+ y la enfermedad pulmonar intersticial progresiva en pacientes con MDA5+. El estudio fue publicado el 4 de septiembre de 2021 en la revista Arthritis Research & Therapy.
Enlace relacionado:
Hospital Renji
Las miopatías inflamatorias idiopáticas (MII) se asocian con un riesgo significativamente mayor de infecciones oportunistas, incluida la neumonía por Pneumocystis jirovecii (PJP), una infección oportunista potencialmente mortal. En pacientes con enfermedades inmunitarias reumáticas, la mayor parte de PJP ocurre en los primeros tres meses después de iniciar la terapia inmunosupresora.
Un equipo de reumatólogos del Hospital Renji (Shanghái, China) siguió de forma prospectiva a 463 pacientes consecutivos con MII durante un período de al menos un año para analizar la incidencia de PJP. En la segunda parte del estudio, inscribieron a 30 pacientes consecutivos con PJP con cualquier enfermedad reumática para identificar la tasa de mortalidad y los factores de riesgo. El diagnóstico de PJP se basó en una evaluación integral por manifestaciones clínicas como fiebre o disnea aguda, hallazgos radiográficos característicos y evidencia etiológica. Para la confirmación, un caso debía tener pruebas microbiológicas positivas, como la secuenciación de próxima generación y la coloración con plata y metenamina Grocott-Gomori del líquido de lavado broncoalveolar.
El equipo informó que se encontró que la prevalencia de PJP en los pacientes con MII era de 3,0/100 personas-año, mientras que en pacientes con positividad para el anticuerpo de diferenciación antimelanoma asociado al gene 5 (MDA5+) fue de 7,5/100 personas-año y en los pacientes MDA5- con MII, 0,7/100 personas-año. La PJP se produjo típicamente en los primeros dos meses en el caso de pacientes con DM MDA5+ que tuvieron una disminución significativa en sus recuentos de células T CD4+ y de linfocitos. En los pacientes con PJP, la mortalidad a los 3 meses fue mayor para los pacientes con DM MDA5+ que en aquellos con otras enfermedades reumáticas (83,3% versus 38,9%). Es preocupante que los pacientes con DM MDA5+ no parecieran beneficiarse de un tratamiento anti-PJP inmediato, a diferencia de los pacientes con otras enfermedades reumáticas cuya supervivencia mejoró cuando se inició el tratamiento anti-PJP dentro de los seis días siguientes.
Los autores concluyeron que los pacientes con DM MDA5+ son muy susceptibles a la infección por Pneumocystis jirovecii, que también es más difícil de curar que en otras enfermedades reumáticas. La razón de la mayor incidencia y mortalidad puede estar relacionada con los recuentos más bajos de células T CD4+ y la enfermedad pulmonar intersticial progresiva en pacientes con MDA5+. El estudio fue publicado el 4 de septiembre de 2021 en la revista Arthritis Research & Therapy.
Enlace relacionado:
Hospital Renji
Últimas Inmunología noticias
- Método de prueba podría ayudar a más pacientes recibir tratamiento adecuado contra el cáncer
- Prueba innovadora monitorea toxicidad de radioterapia en pacientes con cáncer
- Técnicas de vanguardia para investigar respuesta inmune en infecciones mortales por estreptococo A
- Novedosos inmunoensayos permiten diagnóstico temprano del síndrome antifosfolípido
- Nueva prueba podría predecir éxito de inmunoterapia para una gama más amplia de cánceres
- Pruebas simples de proteínas en sangre predicen resultados de CAR T para pacientes con linfoma
- Tecnología de chip clasificador de células podría allanar el camino para elaboración de perfiles inmunológicos POC
- Chip monitorea células cancerosas en muestras de sangre para evaluar eficacia del tratamiento
- Enfoques de inmunohematología automatizados pueden resolver incompatibilidad de trasplantes
- IA aprovecha genética tumoral para predecir respuesta del paciente a quimioterapia
- Primer dispositivo de monitoreo de leucocitos portátil y no invasivo del mundo elimina necesidad de extracción de sangre
- Prueba predictiva de células T detecta respuesta inmune a virus incluso antes de que se formen anticuerpos
- Analizador de inmunoensayo fluorescente portátil para pruebas POC rápidas transforma diagnósticos clínicos
- Detección multiparamétrica de autoanticuerpos ayuda a diagnosticar miositis
- Analizador CLIA todo en uno transforma el panorama del diagnóstico clínico
- Primera prueba de biomarcadores en sangre para predecir respuesta al tratamiento en pacientes con cáncer
Canales
Química Clínica
ver canal.jpg)
Prueba biomédica POC hace girar una gota de agua utilizando ondas sonoras para detección del cáncer
Los exosomas, pequeñas biopartículas celulares que transportan un conjunto específico de proteínas, lípidos y materiales genéticos, desempeñan un papel... Más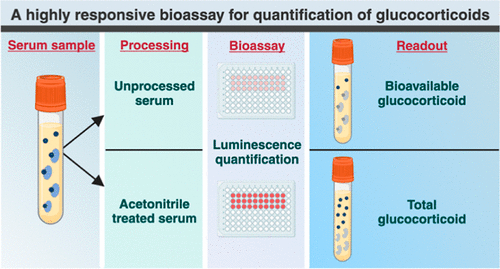
Prueba basada en células altamente confiable permite diagnóstico preciso de enfermedades endocrinas
Los métodos convencionales para medir el cortisol libre, la hormona del estrés del cuerpo, en la sangre o la saliva son bastante exigentes y requieren el procesamiento de muestras. Por lo tanto, el método... MásDiagnóstico Molecular
ver canal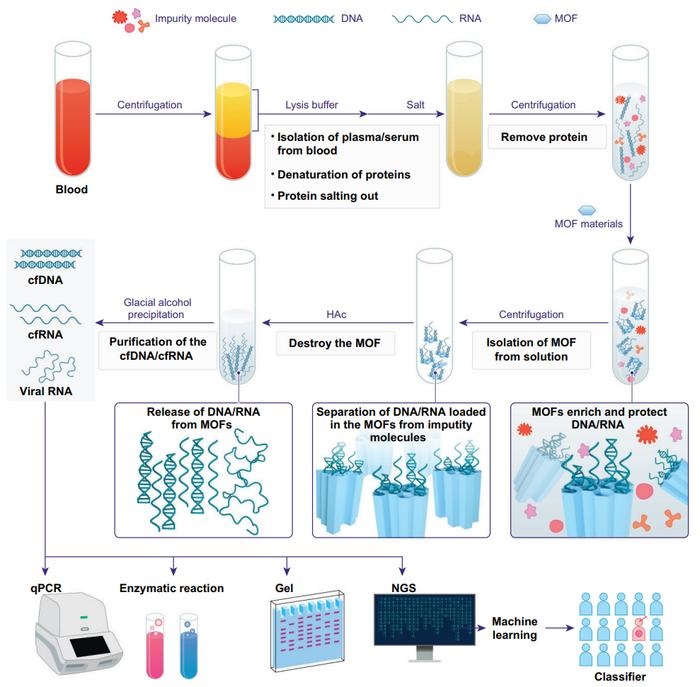
Técnica de enriquecimiento de ácido nucleico circulante en sangre permite diagnóstico no invasivo del cáncer de hígado
La capacidad de diagnosticar enfermedades de forma temprana puede optimizar significativamente la eficacia de los tratamientos clínicos y mejorar las tasas de supervivencia. Un enfoque prometedor... Más
Primera prueba molecular aprobada por la FDA para detectar malaria en donantes de sangre podría mejorar seguridad del paciente
La malaria, una enfermedad grave que a menudo provoca la muerte, se transmite por una especie específica de mosquito que infecta a los humanos con un parásito. Otros modos de transmisión... MásHematología
ver canal
Prueba de sangre POC por punción digital determina riesgo de sepsis neutropénica en pacientes sometidos a quimioterapia
La neutropenia, una disminución de los neutrófilos (un tipo de glóbulo blanco crucial para combatir las infecciones), es un efecto secundario frecuente de ciertos tratamientos contra... Más
Primera prueba rápida y asequible para beta talasemia demuestra precisión diagnóstica del 99 %
Los trastornos de la hemoglobina se encuentran entre las enfermedades monogénicas más prevalentes a nivel mundial. Entre los diversos trastornos de la hemoglobina, la beta talasemia, un trastorno sanguíneo... MásRastreador portátil de glóbulos blancos podría permitir pruebas rápidas de infecciones
Los glóbulos blancos, o leucocitos, son indicadores clave de la salud del sistema inmunológico de un individuo. Los recuentos altos o bajos de leucocitos pueden indicar la gravedad de una infección, indicar... MásAnalizador hematológico optofluídico inteligente del tamaño de la palma de la mano permite realizar pruebas POC de células sanguíneas del paciente
Las variaciones en la concentración de células sanguíneas pueden ser indicativas de varias condiciones de salud, incluidas infecciones, enfermedades inflamatorias, trastornos sanguíneos... MásMicrobiología
ver canal
Análisis de sangre predice sepsis e insuficiencia orgánica en niños
La sepsis plantea un riesgo grave en el que una reacción inmune grave a la infección provoca daño a los órganos. Identificar la sepsis en niños es complejo ya que los... Más
Análisis de sangre para tuberculosis podría detectar millones de propagadores silenciosos
La tuberculosis (TB) es la enfermedad infecciosa más mortal del mundo y se cobra más de un millón de vidas al año, según informa la Organización Mundial de la Salud.... Más
Un análisis de sangre simple combinado con un modelo de riesgo personalizado mejora el diagnóstico de sepsis
La sepsis, una afección crítica que surge de la disfunción orgánica debido a una infección grave, puede progresar a una sepsis grave y un shock séptico, lo que provoca insuficiencia multiorgánica y un... Más
Nuevo análisis de sangre reduce tiempo de diagnóstico de infecciones por micobacterias no tuberculosas de meses a horas
Respirar micobacterias no tuberculosas (MNT) es una experiencia común para muchas personas. Estas bacterias están presentes en los sistemas de agua, el suelo y el polvo de todo el mundo y,... MásPatología
ver canal
Prueba simple de biopsia de piel detecta el Parkinson y enfermedades neurodegenerativas relacionadas
La enfermedad de Parkinson y un grupo de trastornos neurodegenerativos relacionados conocidos como sinucleinopatías afectan a millones de personas en todo el mundo. Estas afecciones, incluida la... Más.jpg)
Herramienta bioinformática para identificar alteraciones cromosómicas en células tumorales puede mejorar diagnóstico del cáncer
La inestabilidad cromosómica es una característica común en los tumores sólidos y desempeña un papel crucial en el inicio, la progresión y la propagación... Más
Dispositivo del tamaño de una moneda aísla rápidamente plasma sanguíneo para diagnósticos clínicos más rápidos y precisos
La identificación de biomarcadores para diversos cánceres y enfermedades a menudo se basa en ADN, ARN y vesículas extracelulares libres de células. Tradicionalmente, separar... MásTecnología
ver canal
Biosensor de ADN permite diagnóstico temprano del cáncer de cuello uterino
El disulfuro de molibdeno (MoS2), reconocido por su potencial para formar nanoláminas bidimensionales como el grafeno, es un material que llama cada vez más la atención de la comunidad... Más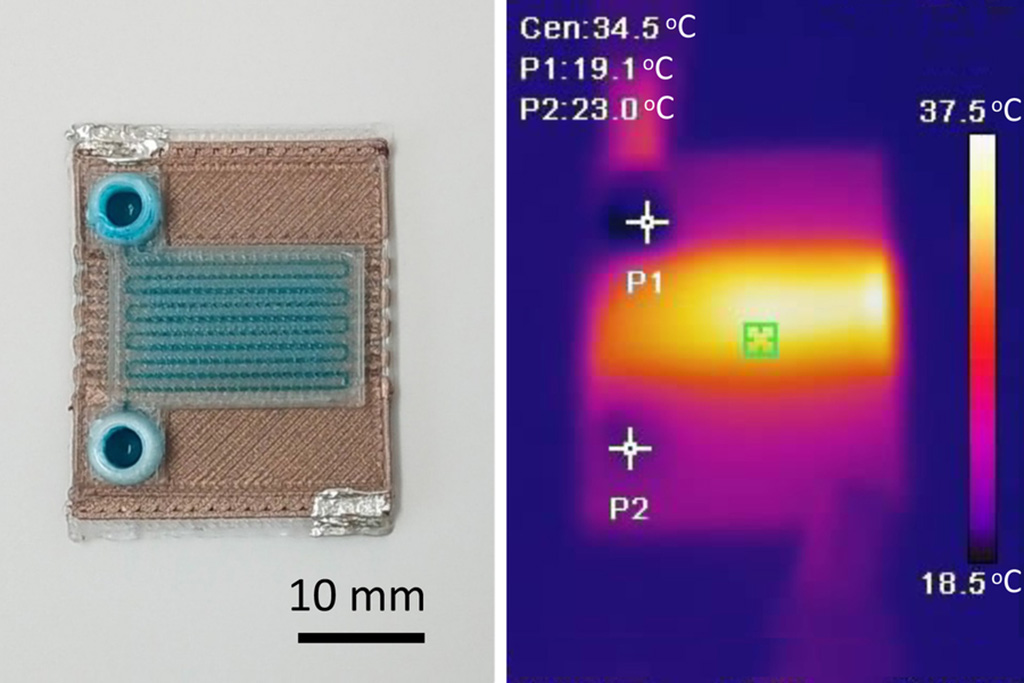
Dispositivos de microfluidos autocalentables pueden detectar enfermedades en pequeñas muestras de sangre o fluidos
Los microfluidos, que son dispositivos en miniatura que controlan el flujo de líquidos y facilitan reacciones químicas, desempeñan un papel clave en la detección de enfermedades... Más
Avance en tecnología de diagnóstico podría hacer que pruebas en el sitio sean ampliamente accesibles
Las pruebas caseras adquirieron una importancia significativa durante la pandemia de COVID-19, sin embargo, la disponibilidad de pruebas rápidas es limitada y la mayoría de ellas solo pueden conducir un... MásIndustria
ver canal
Congreso ECCMID cambia de nombre a ESCMID Global
En los últimos años, la Sociedad Europea de Microbiología Clínica y Enfermedades Infecciosas (ESCMID, Basilea, Suiza) ha evolucionado notablemente. La sociedad es ahora más... Más










.jpg)
.jpg)
.jpg)