Biomarcadores diagnostican y predicen la pancreatitis aguda
Por el equipo editorial de LabMedica en español
Actualizado el 06 Jul 2021
La pancreatitis aguda (PA) es una reacción inflamatoria causada por las enzimas pancreáticas activadas en el páncreas, que conduce a una posterior autodigestión pancreática, edema, hemorragia, necrosis e incluso disfunción de órganos distales.Actualizado el 06 Jul 2021
Los biomarcadores convencionales como la amilasa, la lipasa, la proteína C reactiva (PCR) y los leucocitos son menos específicos para evaluar la gravedad de la PA. El control de la respuesta inflamatoria sistémica es un factor clave en el pronóstico de la PA; por lo tanto, se pueden extraer los marcadores proinflamatorios como posibles indicadores de diagnóstico y pronóstico de la PA.
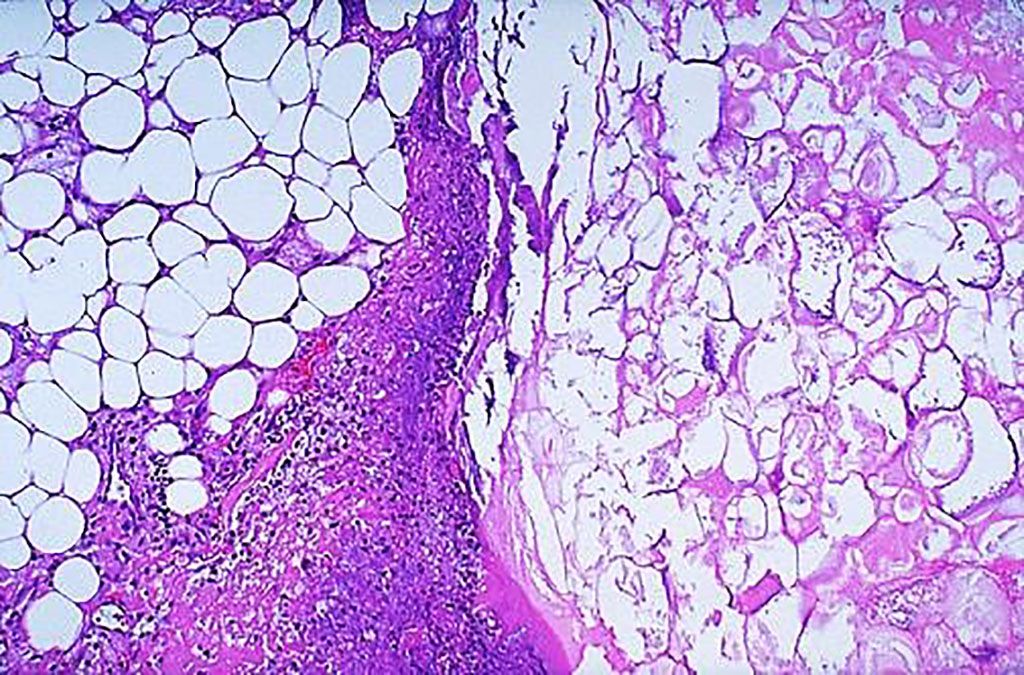
Imagen: Histología de la pancreatitis aguda. Microscópicamente, la necrosis grasa consiste en esteatocitos (adipocitos) que han perdido su núcleo y cuyo citoplasma tiene una apariencia rosada granular como se ve a la derecha. Se observa algo de hemorragia a la izquierda en este caso de pancreatitis aguda (Fotografía cortesía de la Universidad Texas A&M)
Los laboratorios clínicos de la Facultad de Medicina de la Universidad de Zhejiang (Hangzhou, China), incluyeron en un estudio a 451 participantes, entre los que se encontraban 343 pacientes con PA y 108 controles sanos. De acuerdo con el resultado clínico al cabo de 28 días, todos los pacientes se dividieron en el grupo de fallecidos y el grupo de supervivencia, mientras que el grupo de supervivencia incluyó cuatro subgrupos según las manifestaciones clínicas: infección y necrosis pancreática, acumulación de tejido pancreático, infección extrapancreática y diabetes de nueva aparición, algunas de las cuales se superponen entre sí.
Se evaluó la puntuación del síndrome de respuesta inflamatoria sistémica (SIRS) para cada paciente dentro de las primeras 24, a las 24 y 48 horas posteriores al ingreso, respectivamente. Los indicadores de laboratorio incluidos fueron los niveles plasmáticos de procalcitonina plasmática (PCT), proteína de unión a heparina (HBP) e interleuquina-6 (IL-6) en los días 1, 3, 7 y 10 después de la admisión para todos los pacientes del estudio. Se registraron los resultados de los pacientes: muerte, necrosis pancreática infecciosa, acumulación de tejido necrótico, shock séptico, diabetes de nueva aparición e infección extrapancreática.
Los investigadores informaron que se detectó un aumento estadísticamente significativo en los niveles medios de analitos plasmáticos en el grupo de estudio en comparación con el grupo de control. La comparación multivariante mostró que los niveles plasmáticos de PCT, HBP e IL-6 fueron todos significativamente diferentes entre los tres grupos en diferentes momentos de muestreo (1º, 3º, 7º y 10º día de ingreso). La combinación de los tres indicadores tuvo un valor diagnóstico significativamente más alto que los marcadores individuales o las combinaciones por pares. Los niveles de los tres fueron significativamente más altos en pacientes con pancreatitis aguda grave (PAG) que en pacientes sin PAG. Los pacientes con niveles altos tuvieron peor pronóstico que aquellos con niveles bajos.
Los autores concluyeron que la detección combinada de PCT, HBP e IL-6 en plasma proporcionó una nueva idea para el diagnóstico de pacientes con PA; el aumento de las concentraciones de PCT, HBP o IL-6 dentro de los tres días posteriores al ingreso se relacionó con la gravedad de la PA y un mal pronóstico; las altas concentraciones de PCT, HBP o IL-6 pueden ser los predictores útiles de SAP y los factores de riesgo independientes de AP. El estudio fue publicado el 21 de junio de 2021 en la revista Journal of Clinical Laboratory Analysis.
Enlace relacionado:
Facultad de Medicina de la Universidad de Zhejiang