Identifican biomarcador de la muerte temprana de las células beta en la diabetes tipo 1
Por el equipo editorial de LabMedica en español
Actualizado el 24 Sep 2019
Las células beta en el páncreas producen insulina y su muerte es una característica clave de la diabetes tipo 1; esa pérdida comienza mucho antes del diagnóstico. Sin embargo, no ha habido una forma directa de medir esa pérdida temprana.Actualizado el 24 Sep 2019
La muerte de células beta pancreáticas es un factor importante en la patogénesis de la diabetes tipo 1 (DT1), pero no existen métodos directos para medir la pérdida de células beta en humanos subrayando la necesidad de contar con nuevos biomarcadores. Los científicos identificaron un biomarcador temprano de la pérdida de células beta asociadas a la diabetes tipo 1 en humanos.
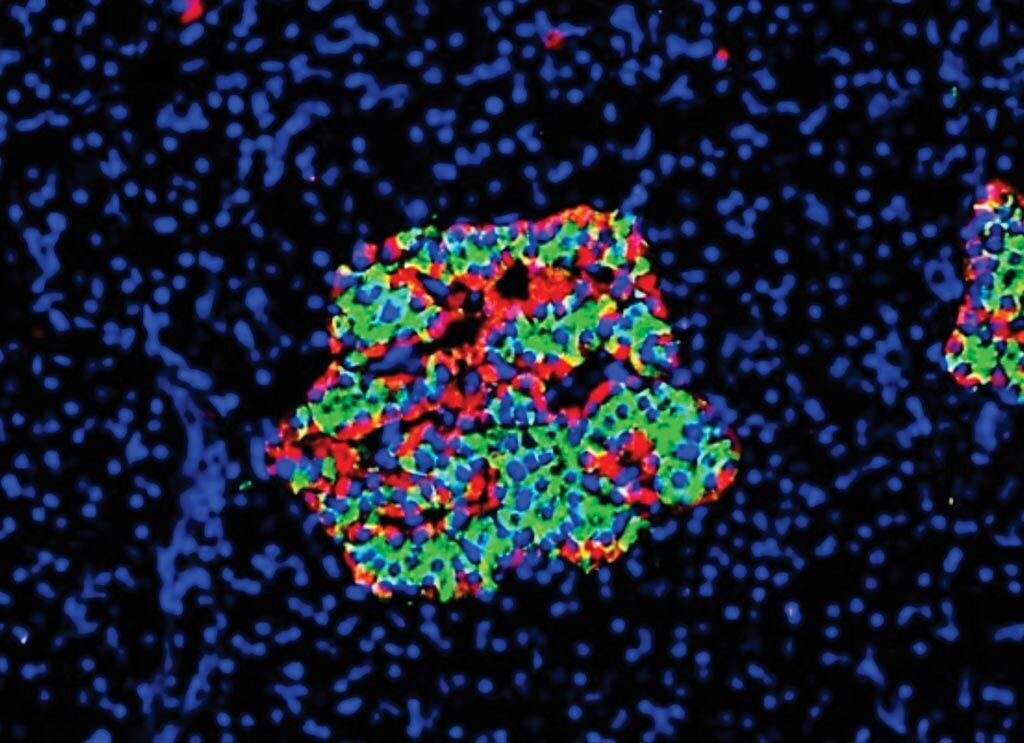
Imagen: Islote de Langerhans del páncreas de un paciente con diabetes crónica de tipo 1 de 19 años de duración. Se encontró que un solo lóbulo del páncreas contenía islotes ricos en células beta residuales (células alfa en rojo; células beta en verde) (Fotografía cortesía de Diapedia).
Un equipo interdisciplinario de científicos de la Universidad de Alabama en Birmingham (Birmingham, AL, EUA), demostró que las citoquinas inflamatorias asociadas a la diabetes tipo 1, que inducen la muerte de las células beta, causaron la liberación de miR-204, tanto de células beta de rata cultivadas como de islotes pancreáticos humanos primarios. Para analizar miR-204 en humanos, analizaron el suero de personas que recibieron trasplantes autólogos de islotes pancreáticos. Se sabe que el trasplante de islotes se asocia con la muerte masiva de células beta poco después del trasplante. Encontraron que los niveles de miR-204 en suero aumentaron bruscamente, 20 a 40 minutos después de la infusión de los islotes.
Luego, los científicos descubrieron que el miR-204 en el suero estaba significativamente elevado en niños con diabetes de tipo 1 de aparición reciente. También se elevó casi tres veces en adultos con diabetes de tipo 1 de aparición reciente y en más del doble en personas con autoanticuerpos que los ponen en riesgo de diabetes tipo 1. Por el contrario, no estaba significativamente elevado en personas con diabetes tipo 2 o en personas con la enfermedad autoinmune, artritis reumatoide. No estaba significativamente elevado en personas que habían tenido diabetes tipo 1 durante mucho tiempo y que habían perdido la mayoría de sus células beta.
El equipo informó que el miR-204 en el suero encontrado, se correlacionaba con la función restante de las células beta, medido por el “estándar de oro” del área bajo la curva, de péptido C estimulado por una comida mixta. El miR-204 en suero también mostró una buena capacidad de diagnóstico predictivo en el contexto de la diabetes tipo 1 temprana, incluida la capacidad de diferenciar la diabetes tipo 1 de inicio reciente en adultos, de la diabetes tipo 2. Eso es útil porque los adultos con diabetes tipo 1 a menudo se diagnostican erróneamente cuando se descubre que tienen diabetes.
Anath Shalev, MD, profesora de endocrinología y autora principal del estudio, dijo: “Tener un método directo y no invasivo lo suficientemente sensible como para detectar la pérdida temprana de células beta, especialmente antes del diagnóstico de diabetes tipo 1, es crítico para permitir que cualquier intervención terapéutica comience lo antes posible en el proceso de la enfermedad e idealmente antes de que la mayoría de las células beta se destruyan”. El estudio fue publicado el 13 de agosto de 2019 en la revista American Journal of Physiology-Endocrinology and Metabolism.
Enlace relacionado:
Universidad de Alabama en Birmingham