Diagnostican malaria en tejido placentario mal procesado
Por el equipo editorial de LabMedica en español
Actualizado el 16 Jun 2016
Actualizado el 16 Jun 2016
Se ha considerado a la histopatología placentaria como el estándar de oro para el diagnóstico de la malaria durante el embarazo; Sin embargo, en las zonas de escasos recursos, con frecuencia el tejido placentario se fija y se procesa inadecuadamente; el pigmento de formalina resultante es difícil de diferenciar del pigmento de la malaria.
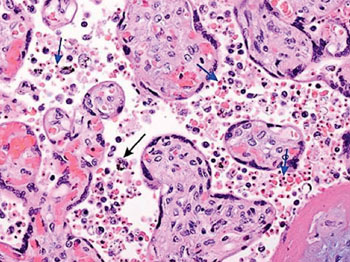
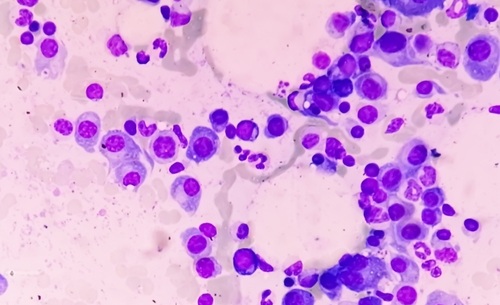
Imagen: Una microfotografía de tejido placentario que revela la presencia de los parásitos de la malaria. Las flechas azules indican ejemplos de los glóbulos rojos que contienen pigmento y las puntas de flecha negras muestran un ejemplo de un histiocito que contiene pigmento (Fotografía cortesía de Drucilla J Roberts, MD).
A menudo es problemático diagnosticar la malaria en las mujeres embarazadas ya que los eritrocitos parasitados han sido secuestrados en la placenta, y no se encuentran en la circulación periférica. Se han utilizado la microscopía de la sangre periférica y de la placenta, la reacción en cadena de la polimerasa (PCR), y las pruebas de diagnóstico rápido pero éstas varían en sensibilidad y especificidad.
Los científicos de la Universidad de Carolina del Norte (Chapel Hill, NC, EUA) y sus colegas internacionales realizaron un estudio prospectivo en 182 mujeres adultas, sanas, con embarazos únicos, de menos de 23 semanas de edad gestacional. Después del parto, se recogió una biopsia de la placenta con una incisión en una zona pericéntrica saludable de la placenta. Las muestras de sangre fueron recolectadas de los participantes del estudio, de cero a 33 días antes del parto.
Se realizó la reacción en cadena de la polimerasa cuantitativa en tiempo real (qPCR), en ADN extraído de manchas de sangre seca en papel de filtro utilizando una estrategia de mezcla de alto rendimiento. Los cortes de parafina de aproximadamente 5 micras se colorearon con Giemsa de acuerdo con los protocolos histológicos estándar. Los cortes teñidos fueron examinados por dos microscopistas, usando microscopía de luz, que estaban ciegos con respecto al tipo de muestra de que se trataba, para evaluar la parasitemia y el pigmento de la malaria. Se realizó la inmunohistoquímica (IHC) usando un anticuerpo monoclonal contra la proteína 2, rica en histidina, del Plasmodium falciparum (HRP2), en cortes de 5 mm de espesor, fijados con formol e incluidos en parafina, utilizando un equipo de coloración automatizado, Leica IHC (Leica Microsystems, Bannockburn, IL, EUA).
La sensibilidad y la especificidad de las pruebas individuales se calcularon utilizando la PCR o la IHC como el estándar de referencia, así como el análisis de clase latente (LCA). La PCR (en el momento más cercano al parto) se utilizó como el estándar de oro. Con la PCR como el patrón de referencia, todas las otras pruebas tenían especificidades altas, pero bajas sensibilidades. La otra prueba más sensible era la IHC, pero pasó por alto el 50% de las infecciones de malaria diagnosticadas con la PCR. La correlación entre los dos microscopistas, ciegos, fue pobre, ya que había pigmento de formalina generalizado. Usando el LCA, todas las pruebas tenían altas especificidades. La prueba más sensible fue la IHC (67,7%), con la PCR como segunda mejor (56,1%).
Los autores concluyeron que puesto que la IHC puede detectar parásitos cuando se secuestran en la placenta, pero no circulan, mientras que la PCR detecta una parasitemia extremadamente baja, la combinación de ambos métodos podría proporcionar un medio para detectar el mayor número de infecciones. Por lo tanto la PCR y/o la IHC son diagnósticos adecuados cuando la presencia de pigmento de formalina compromete sustancialmente histopatología placentaria. El estudio fue publicado el 10 de mayo de 2016, en la revista Malaria Journal.
Enlaces relacionados: