Confirman las infecciones de piel como una causa de la fiebre reumática aguda
Por el equipo editorial de LabMedica en español
Actualizado el 04 Jan 2022
La infección por estreptococo del grupo A (EGA) puede desencadenar una respuesta inmunomediada en una pequeña minoría de personas, lo que resulta en fiebre reumática aguda (FRA). La FRA produce una carga de enfermedad desigual, con las tasas más altas en los países de ingresos bajos y medianos y entre algunas poblaciones, a menudo pertenecientes a minorías indígenas, que viven en países de ingresos altos.Actualizado el 04 Jan 2022
El estreptococo del grupo A (EGA; Streptococcus pyogenes) es una bacteria que puede colonizar la garganta, la piel y el tracto anogenital. Provoca una amplia gama de infecciones de la piel, los tejidos blandos y las vías respiratorias. En ocasiones, los EGA pueden causar infecciones extremadamente graves. El EGA invasivo (iEGA) es una infección en la que la bacteria se aísla de un lugar del cuerpo normalmente estéril, como la sangre.
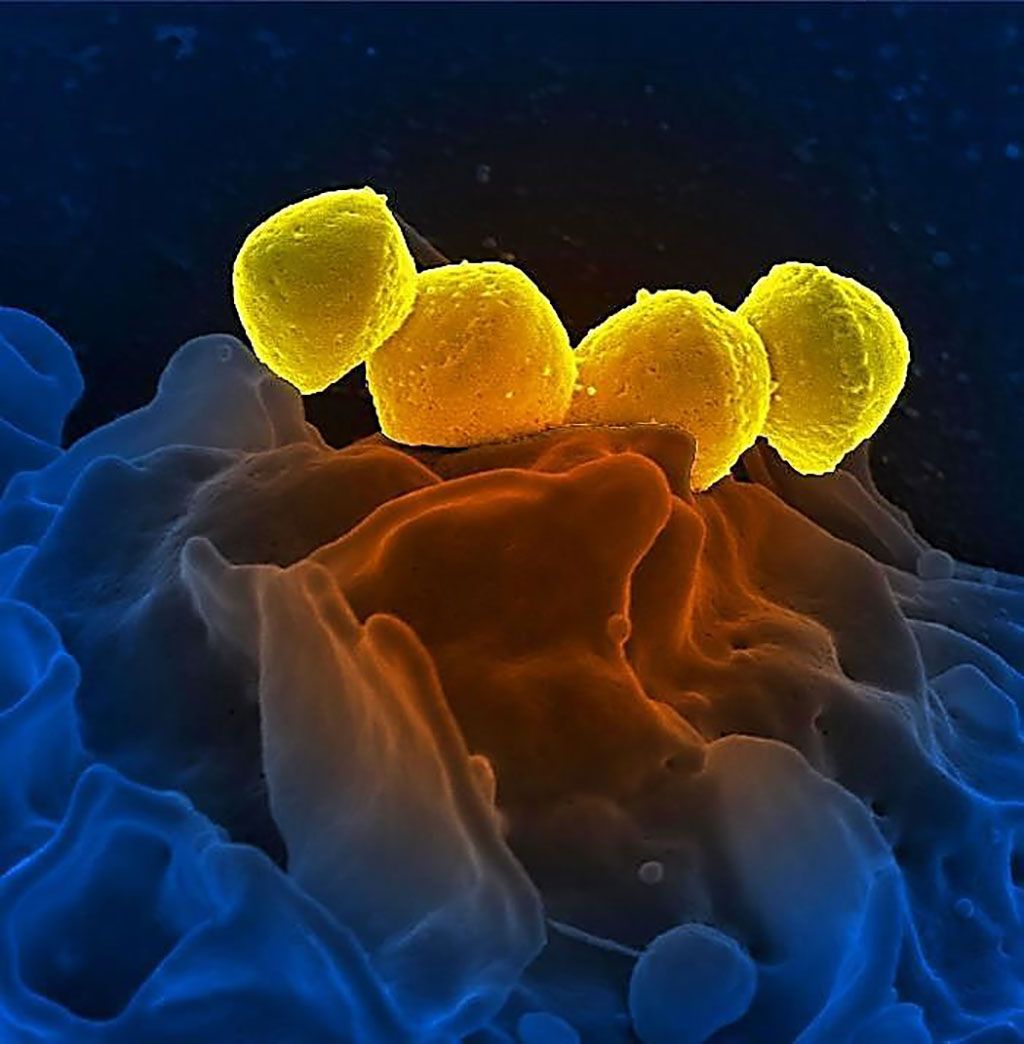
Imagen: La ilustración de microscopio electrónico de barrido (SEM), coloreada digitalmente, muestra cuatro Streptococcus del grupo A (EGA) de color amarillo, Streptococcus pyogenes (Fotografía cortesía del Instituto Nacional de Alergias y Enfermedades Infecciosas)
Los especialistas en enfermedades infecciosas de la Universidad de Otago Wellington (Wellington, Nueva Zelanda) y sus colegas, llevaron a cabo un análisis retrospectivo con datos administrativos preexistentes. Se utilizaron datos de frotis de garganta y piel (1.866.981 frotis) de la región de Auckland, Nueva Zelanda y los datos de dispensación de antibióticos (2010-2017). Los casos incidentes de FRA se identificaron utilizando datos de hospitalización (2010-2018). La razón de riesgo (RR) de FRA después de la recolección de hisopos se estimó a través de características y períodos de tiempo seleccionados. Los datos de dispensación de antibióticos se vincularon para investigar si esto alteraba el riesgo de FRA después de la detección de EGA.
Los hisopos se cultivaron en agar tripticasa soya con sangre de oveja y se incubaron durante 48 horas a 37°C en CO2 al 5%. Las placas se revisaron después de 24 y 48 horas de incubación y se identificaron las colonias que indicaban estreptococos betahemolíticos. Antes de 2012, se utilizaba látex de agrupación de estreptococos para identificar estreptococos betahemolíticos. A partir de 2012, se utilizó el MALDI-TOF MS Biotyper (Bruker, Karlsruhe, Alemania). La tipificación Emm para la identificación de cepas de EGA no se utiliza en las pruebas de diagnóstico de rutina, por lo que los datos de tipificación de cepas no estaban disponibles.
Los investigadores informaron que el riesgo de FRA aumentaba después de la detección de EGA en un frotis de garganta o piel. Los pueblos maoríes y del Pacífico tenían el mayor riesgo de FRA entre 8 y 90 días después de un frotis de garganta o piel con EGA positivo, en comparación con un frotis con EGA negativo. Durante este período, el RR para los maoríes y los pueblos del Pacífico después de un frotis faríngeo positivo para EGA fue de 4,8 y después de un frotis cutáneo positivo para EGA, el RR fue de 5,1. La dispensación de antibióticos no se asoció con una reducción del riesgo de IRA después de la detección de EGA en un frotis de garganta (no se dispensaron antibióticos (RR: 4,1), se dispensaron antibióticos (RR: 4,3) o en un hisopo cutáneo (no se dispensaron antibióticos (RR: 3,5), antibióticos dispensados (RR: 2,0).
Michael Baker, MBChB, FNZCPHM, FAFPHM, FRACMA, DComH, DObst, profesor de salud pública y autor principal del estudio, dijo: “Este estudio es un gran avance en la comprensión de las causas de la fiebre reumática aguda. Es el primer estudio del mundo que confirma que el riesgo de fiebre reumática aumenta después de una infección cutánea por EGA de manera similar a como lo hace después de un dolor de garganta por EGA. Debido a que la fiebre reumática aguda es una enfermedad poco común y pocos países tienen datos de salud completos vinculados, ningún estudio previo ha podido cuantificar el riesgo de fiebre reumática después de una infección confirmada por laboratorio”.
Los autores concluyeron que se requiere un tratamiento antibiótico inmediato de las infecciones por EGA en grupos con un alto riesgo conocido de FRA para terminar el proceso infeccioso, reducir el riesgo de resultados desfavorables y limitar la transmisión de EGA. Las intervenciones dirigidas para el manejo del dolor se deben mantener como una estrategia clave en la prevención de la FRA. El estudio fue publicado el 9 de diciembre de 2021 en la revista BMJ Global Health.
Enlace relacionado:
Universidad de Otago Wellington