Secuenciación de próxima generación detecta la enfermedad residual en la leucemia linfoide aguda
Por el equipo editorial de LabMedica en español
Actualizado el 23 Dec 2020
El uso de secuenciación de próxima generación (NGS) para detectar la enfermedad residual en pacientes con leucemia linfoblástica aguda (LLA), después del tratamiento, puede medir mejor su riesgo de recaída y supervivencia general que la citometría de flujo multiparamétrica.Actualizado el 23 Dec 2020
Aunque la citometría de flujo se usa comúnmente para evaluar la enfermedad residual en pacientes con leucemia, algunos pacientes que se consideran negativos para la enfermedad residual medible (ERM negativos) en la remisión por este método, recaen más tarde. Los científicos querían determinar si el uso de una prueba más sensible para medir la enfermedad residual, como NGS, beneficiaría a los pacientes con LLA.
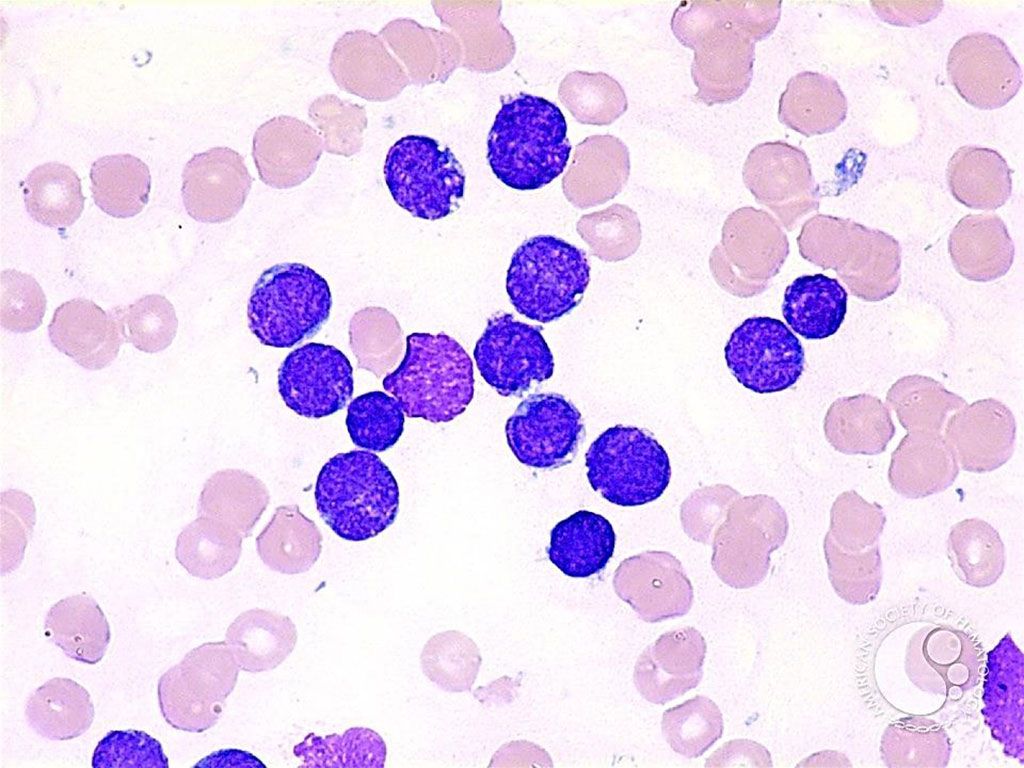
Imagen: Leucemia linfoide aguda: los linfoblastos parecen pequeños con un borde delgado de citoplasma (Fotografía cortesía de Peter Maslak MD).
Los hematólogos y oncólogos del Centro de Cáncer MD Anderson de la Universidad de Texas (Houston, TX, EUA), analizaron retrospectivamente datos de 67 pacientes con LLA, negativos para el cromosoma Filadelfia, que no habían recibido tratamiento previo y que habían recibido un régimen de quimioterapia de intensidad estándar o de intensidad menor. El equipo analizó 109 muestras de médula ósea proporcionadas por estos pacientes mediante citometría de flujo y NGS para determinar el estado de la ERM.
Los científicos utilizaron el ensayo ClonoSEQ desarrollado por Adaptive Biotechnologies (Seattle, WA, EUA), que fue la primera prueba de secuenciación de próxima generación (NGS) aprobada para medir la enfermedad residual en pacientes con LLA. Antes de que se aprobara esa prueba, la citometría de flujo y los ensayos basados en PCR eran el estándar y podían medir la enfermedad residual hasta 1 de cada 10.000 o 1 de cada 100.000 células. Los ensayos NGS, sin embargo, pueden medir la enfermedad residual hasta en 1 de cada millón de células.
En el análisis de las 84 muestras que resultaron negativas para la ERM mediante citometría de flujo, la prueba NGS encontró que el 38% de ellas eran positivas para la ERM, lo que significa que la leucemia permaneció en estas muestras por debajo del nivel de detección de la citometría de flujo. En general, cuando las muestras de los subgrupos de pacientes se analizaron con NGS, era menos probable que alcanzaran un estado de ERM negativo que cuando se analizaron con citometría de flujo. Los investigadores dividieron la cohorte del estudio en dos subgrupos según el tipo de quimioterapia de primera línea que recibieron los pacientes, ya sea un régimen estándar basado en quimioterapia (que incluye ciclofosfamida/vincristina/doxorrubicina/dexametasona), llamado hiper-CVAD, o una versión de menor intensidad del régimen, llamado hiper-CVD.
En el momento de la remisión, el 61% de los pacientes que fueron tratados con hiper-CVAD fueron considerados ERM negativos por citometría de flujo, pero solo el 32% en este subgrupo fueron ERM negativos por NGS. Los pacientes que recibieron el régimen de hiper-ECV de menor intensidad obtuvieron resultados ligeramente mejores con ambos métodos, con un 74% que alcanzó el estado de ERM negativo por citometría de flujo y un 46% por NGS. El número de pacientes que recayeron dentro de los cinco años después de alcanzar el estado de ERM negativo fue mayor entre los pacientes evaluados con citometría de flujo (27%) que entre aquellos con NGS (8%). Solo uno de los 14 pacientes con LLA, que fueron considerados ERM negativos por NGS, recayó posteriormente.
Nicholas J. Short, MD, profesor asistente y autor principal del estudio, dijo: “Siempre será algo complementario, incluso con el ensayo de flujo más sensible, utilizar dos tipos diferentes de ensayos para la ERM que analicen cosas ligeramente diferentes, por ejemplo, usando citometría de flujo para otros marcadores específicos y un panel de NGS para estudiar estos reordenamientos”.
Los autores concluyeron que la evaluación temprana de la ERM mediante un ensayo NGS ultrasensible puede identificar a los pacientes con LLA que tienen un riesgo muy bajo de recaída y una excelente supervivencia a largo plazo. Se justifican estudios prospectivos para evaluar si la desintensificación de la terapia es factible para este grupo de pacientes de riesgo favorable que logran rápidamente la remisión de ERMneg. El estudio se presentó en el congreso anual virtual número 62 de la Sociedad Americana de Hematología, celebrada del 5 al 8 de diciembre de 2020.
Enlace relacionado:
Centro de Cáncer MD Anderson de la Universidad de Texas
Adaptive Biotechnologies